Поджелудочная железа важна для пищеварения и обмена веществ, а ее здоровье влияет на общее самочувствие. В статье рассмотрим, какой врач лечит заболевания поджелудочной железы, к кому обращаться при болях и других симптомах. Узнаете о признаках воспаления поджелудочной железы и о необходимости обследования. Эта информация поможет своевременно обратиться за медицинской помощью и сохранить здоровье поджелудочной железы.
Сущность заболевания
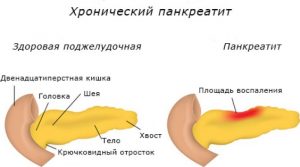
Эта железа меньше по размеру, чем печень, но играет одну из ключевых ролей в процессе пищеварения. Основная функция поджелудочной железы заключается в производстве панкреатического сока, содержащего ферменты, которые активируют переработку пищи. В случае воспаления железы, все вырабатываемые ею ферменты не попадают в двенадцатиперстную кишку. Оставаясь внутри поджелудочной железы, они начинают разрушать ее ткани. Токсины и ферменты, попадающие в кровь, могут негативно влиять на работу сердца, почек и печени.
Если болевые ощущения продолжаются около шести месяцев, это может свидетельствовать о начале острого панкреатита. Если же боль длится дольше, это указывает на хроническую форму заболевания. Попытки самостоятельно лечить острое воспаление поджелудочной железы могут привести к серьезным последствиям, вплоть до летального исхода.
Панкреатит может быть первичным и вторичным. Вторичная форма заболевания возникает на фоне хронического гастрита, холецистита, инфекций, длительного острого панкреатита и других факторов. Этот тип панкреатита требует немедленного обращения за медицинской помощью.
Поджелудочная железа играет ключевую роль в пищеварении и обмене веществ, и её заболевания требуют внимательного подхода. Эксперты подчеркивают, что основным специалистом, занимающимся лечением заболеваний поджелудочной железы, является гастроэнтеролог. Этот врач проводит диагностику и назначает лечение различных состояний, таких как панкреатит, диабет и опухоли. В некоторых случаях может потребоваться консультация эндокринолога, особенно при наличии сахарного диабета, связанного с нарушением функции поджелудочной железы. Также важную роль в лечении играют диетологи, которые помогают пациентам скорректировать рацион для снижения нагрузки на орган. Таким образом, комплексный подход с участием различных специалистов обеспечивает наиболее эффективное лечение заболеваний поджелудочной железы.

Опасные признаки, при которых пора к врачу
Существуют явные признаки, характерные для острой формы панкреатита, говорящие о необходимости получения помощи от врача:
- Появление резкой опоясывающей боли в районе пупка, начинающейся в левом боку. Боль колющего или режущего типа также может локализоваться в правой верхней половине живота, под ложечкой. При этом медикаменты с эффектом обезболивания не приносят облегчения. Усиление болевых ощущений происходит в положении на спине, во время принятия пищи, спиртосодержащих напитков.
- Появление рвоты с примесями желчи служит сигналом для отказа от пищи и обращения за врачебной помощью.
- Приступ панкреатита сопровождается повышенной температурой – 37,5 °C.
- Метеоризм из-за нарушенной перистальтики кишечника.
- Расстройство стула вследствие неправильного пищеварения, примеси непереваренной пищи в кале.
Все эти признаки являются поводом для срочного визита к врачу. Промедление грозит потерей поджелудочной железы. Особенно это касается детей, которым необходима немедленная диагностика и назначение лечения.
Для этого придется обойти нескольких специалистов:
- терапевта;
- гастроэнтеролога;
- эндокринолога;
- хирурга;
- онколога при необходимости.
Кроме того, может понадобиться визит к кардиологу для проверки на патологию сердечно-сосудистой системы.
При остром приступе заболевания вызывают бригаду «скорой помощи». После осмотра пациента и оказания первой помощи его доставляют в стационар. После осмотра у дежурного врача пациента отправляют в соответствующее диагнозу отделение. Если возможность немедленной госпитализации отсутствует, пациент получает предварительное лечение, которое позволяет ему продержаться до отправки на стационарную терапию. При опасном состоянии пациента его направляют к хирургу. Ведущая роль при лечении панкреатита принадлежит терапевту и гастроэнтерологу.
| Специалист | Область специализации | Когда обращаться |
|---|---|---|
| Гастроэнтеролог | Заболевания желудочно-кишечного тракта, включая поджелудочную железу | При болях в животе, тошноте, рвоте, изменении стула, желтухе, подозрении на панкреатит или другие заболевания поджелудочной железы |
| Эндокринолог | Заболевания эндокринной системы, включая сахарный диабет, который часто связан с заболеваниями поджелудочной железы | При подозрении на сахарный диабет, нарушениях углеводного обмена, связанных с функцией поджелудочной железы |
| Хирург | Хирургическое лечение заболеваний поджелудочной железы | При острых состояниях, требующих оперативного вмешательства (например, острый панкреатит, опухоли поджелудочной железы) |
Интересные факты
Вот несколько интересных фактов о специалистах, которые лечат заболевания поджелудочной железы:
-
Специализация гастроэнтерологов: Гастроэнтерологи — это врачи, которые специализируются на заболеваниях желудочно-кишечного тракта, включая поджелудочную железу. Они могут диагностировать и лечить такие состояния, как панкреатит, диабет и опухоли поджелудочной железы.
-
Хирурги и панкреатэктомия: В случаях, когда требуется хирургическое вмешательство, таких как удаление части поджелудочной железы (панкреатэктомия), пациентов направляют к хирургам, специализирующимся на абдоминальной хирургии. Эти специалисты обладают навыками, необходимыми для выполнения сложных операций на органах брюшной полости.
-
Мультидисциплинарный подход: Лечение заболеваний поджелудочной железы часто требует командного подхода, включающего гастроэнтерологов, хирургов, эндокринологов (для управления диабетом) и диетологов. Это позволяет обеспечить комплексное лечение и улучшить качество жизни пациентов.

Помощь терапевта
Если вы не уверены, какой орган вызывает беспокойство, первым делом стоит обратиться к участковому терапевту. Симптомы воспаления поджелудочной железы могут напоминать проявления пиелонефрита, опоясывающего лишая или остеохондроза. Также стоит записаться на прием к терапевту, если у вас есть хронический панкреатит, но без обострений.
Терапевт проведет осмотр, прощупывая область живота, чтобы определить, где именно локализуется боль. Он может назначить ультразвуковое исследование и анализы. На основе полученных результатов врач направит пациента к более узкому специалисту.
Признаки воспалительного процесса в поджелудочной железе включают неоднородную эхогенность и увеличение размера органа. После внесения изменений в образ жизни и питания, а также назначения лечения, пациент продолжает находиться под наблюдением терапевта, периодически посещая узких специалистов по установленному графику. При выписке пациент становится на учет.
В зависимости от симптомов заболевания, пациента могут госпитализировать в гастроэнтерологическое или реанимационное отделение. Если будут выявлены новообразования или опухоли, потребуется консультация онколога. В случае острого панкреатита с признаками интоксикации может понадобиться помощь хирурга.
Роль гастроэнтеролога
Хроническую форму заболевания поджелудочной железы лечит терапевт или гастроэнтеролог. Когда устранены острые симптомы, начинается основное лечение поджелудочной железы.
Гастроэнтеролог является специалистом узкого профиля. Он занимается патологиями органов пищеварения, поджелудочной железы в том числе. Этот врач относится к главным специалистам при лечении панкреатита. Именно от его вмешательства зависит полноценное функционирование органа в дальнейшем.
При диспепсических жалобах больного врач выясняет место локализации болей, проводит опрос пациента, определяет воспаленную часть железы. Лабораторные анализы позволяют выяснить количество ферментов в крови: амилазы, липазы, триптазы. Проводится копрограмма, анализ мочи. Гастроскопия (ЭГДС) позволяет оценить степень вовлечения 12-перстной кишки и желудка в патологический процесс. Сигналом о заболевании служит также повышенный уровень лейкоцитов, СОЭ.
Кроме этого, проводятся рентгенологические методы анализа, иногда с применением контрастных веществ, трансабдоминальное исследование ультразвуком, КТ и МРТ, эндоскопическая ретроградная холангиопанкреатография.
Рентгенография дает возможность обнаружить симптомы обызвествления тканей и протоков железы, что служит подтверждением диагноза. Ультразвук помогает выявить повышенную эхогенность ткани, расширение протоков, кальцификаты внутри тканей. Компьютерная томография дает представление также о псевдокистозных образованиях, участках атрофии и уплотнениях, злокачественных опухолях. Холангиопанкреатография выявляет неравномерные расширения, искривленные ходы, стеноз протоков. Основное значение проведения ЭРХПГ – обнаружение опухолей. Проводятся также специальные тесты:
- Бентираминовый тест выявляет недостаточность фермента химотрипсина.
- Измерение выброса бикарбонатов железа после стимуляции секретином.
- Измерение активности ферментов после стимуляции холецистокинином.
Тесты делаются после сбора секрета поджелудочной железы посредством дуоденального зонда.

Помощь эндокринолога
От своевременной консультации этого специалиста зависит, возникнут ли у пациента осложнения в виде сахарного диабета. Паренхима поджелудочной железы является местом, где располагаются клетки, отвечающие за выработку инсулина, глюкагона и соматостатина. Эти гормоны играют ключевую роль в регуляции уровня глюкозы в организме.
Панкреатит может затрагивать островки Лангерганса, что приводит к снижению продукции инсулина поджелудочной железой. Воспалительный процесс в железе может вызвать некроз клеток, что, в свою очередь, может привести к развитию сахарного диабета и других эндокринных заболеваний.
Превышение нормального уровня глюкозы в крови и ее наличие в моче являются признаками того, что панкреатит может перейти в сахарный диабет. Также при обострении заболевания наблюдается повышение уровня амилазы в моче.
Эндокринолог назначает гормонозаместительную терапию. Этот специалист отвечает за постановку пациента с сахарным диабетом на диспансерный учет и контролирует его состояние. В некоторых случаях пациенту может потребоваться стационарное лечение в отделении эндокринологии.
Хирургическое вмешательство
При крайних случаях острой формы панкреатита требуются срочная госпитализация и хирургическая помощь. Направление выписывается терапевтом, панкреатологом или онкологом. Они могут поставить точный диагноз, так как признаки воспаления поджелудочной железы имеют сходство с холециститом, язвой, аппендицитом.
Хирургическое вмешательство требуется при закупорке камнями протоков железы для их дренирования, кистах, опухолях разного характера, при необходимости резекции ткани или удаления всей поджелудочной железы.
Для снятия острого приступа хирург назначает средства для регуляции секреции ферментов, обезболивающие препараты, капельницы.
Помощь онколога
Запущенный панкреатит может привести к образованию опухолей и кист как в самой поджелудочной железе, так и в печени и желудке. Для выявления опухолевых образований используются такие методы, как компьютерная томография, ультразвуковое исследование, магнитно-резонансная томография и эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Врач определяет, требуется ли хирургическое вмешательство или курс химиотерапии.
Панкреатит — это заболевание, которое сложно поддается лечению и может осложниться развитием сахарного диабета или злокачественных опухолей. Чтобы избежать серьезных последствий, важно своевременно обращаться к врачу при первых признаках болезни.
Игнорирование симптомов, указывающих на начало заболевания, может привести к нарушению функции поджелудочной железы и необходимости в хирургическом лечении.
Профилактика заболеваний поджелудочной железы
Профилактика заболеваний поджелудочной железы играет ключевую роль в поддержании здоровья этого важного органа, который отвечает за выработку инсулина и пищеварительных ферментов. Существует несколько основных аспектов, которые помогут снизить риск развития заболеваний поджелудочной железы.
1. Правильное питание. Сбалансированная диета, богатая витаминами и минералами, является основой профилактики. Рекомендуется включать в рацион больше свежих овощей, фруктов, цельнозерновых продуктов и нежирного белка. Избегайте избыточного потребления жиров, особенно трансжиров, а также сахара и переработанных продуктов. Ограничение алкоголя также существенно снижает риск заболеваний поджелудочной железы.
2. Поддержание нормального веса. Избыточный вес и ожирение являются факторами риска для развития диабета и панкреатита. Регулярные физические нагрузки и контроль за калорийностью потребляемой пищи помогут поддерживать здоровый вес и снизить нагрузку на поджелудочную железу.
3. Отказ от курения. Курение негативно влияет на состояние поджелудочной железы и увеличивает риск развития панкреатита и рака поджелудочной железы. Отказ от этой привычки значительно улучшает общее состояние здоровья и снижает риск заболеваний.
4. Регулярные медицинские осмотры. Профилактические осмотры у врача помогут выявить возможные проблемы на ранних стадиях. Особенно важно проходить обследование людям с предрасположенностью к заболеваниям поджелудочной железы, таким как диабет или наследственные болезни.
5. Контроль за хроническими заболеваниями. Людям с хроническими заболеваниями, такими как диабет, необходимо тщательно следить за состоянием поджелудочной железы. Регулярный мониторинг уровня сахара в крови и соблюдение рекомендаций врача помогут избежать осложнений.
6. Уменьшение стресса. Хронический стресс может негативно сказаться на работе поджелудочной железы. Практики релаксации, такие как йога, медитация и физическая активность, помогут снизить уровень стресса и поддерживать здоровье органа.
Соблюдение этих рекомендаций поможет не только предотвратить заболевания поджелудочной железы, но и улучшить общее состояние здоровья. Забота о своем организме и регулярное внимание к его потребностям — залог долгой и здоровой жизни.
Вопрос-ответ
Как понять, что нужна помощь специалиста по поджелудочной железе?
Если у вас возникают симптомы, такие как сильная боль в животе, тошнота, рвота, потеря аппетита, или желтуха, это может указывать на проблемы с поджелудочной железой. В таких случаях стоит обратиться к врачу для диагностики и назначения лечения.
Какой врач первым делом должен быть посещен при подозрении на заболевание поджелудочной железы?
Первым делом следует обратиться к терапевту, который проведет первичное обследование и, при необходимости, направит к гастроэнтерологу или эндокринологу для более детального изучения состояния поджелудочной железы.
Какие методы диагностики используют для выявления заболеваний поджелудочной железы?
Для диагностики заболеваний поджелудочной железы могут использоваться различные методы, включая УЗИ, КТ, МРТ, а также анализы крови на уровень ферментов и глюкозы. Эти исследования помогают врачу определить наличие воспалительных процессов или других патологий.
Советы
СОВЕТ №1
Обратитесь к гастроэнтерологу. Этот специалист занимается диагностикой и лечением заболеваний органов пищеварительной системы, включая поджелудочную железу. Он сможет провести необходимые исследования и назначить адекватное лечение.
СОВЕТ №2
Не игнорируйте симптомы. Если вы испытываете боли в области живота, нарушения пищеварения или другие тревожные симптомы, не откладывайте визит к врачу. Чем раньше вы получите помощь, тем легче будет справиться с проблемой.
СОВЕТ №3
Следите за своим питанием. Правильное питание может значительно улучшить состояние поджелудочной железы. Избегайте жирной, жареной и острой пищи, а также алкоголя. Обсудите с врачом оптимальную диету для вашего случая.
СОВЕТ №4
Регулярно проходите медицинские обследования. Если у вас есть предрасположенность к заболеваниям поджелудочной железы, важно регулярно проверяться у врача и проходить необходимые анализы для раннего выявления возможных проблем.