Кератоконус – прогрессирующее заболевание, вызывающее деформацию роговицы и ухудшающее зрение. Понимание причин, диагностики и лечения этой патологии важно для своевременного обращения к специалистам и предотвращения осложнений. В статье рассмотрим факторы, способствующие развитию кератоконуса, и современные методы лечения, включая хирургические, что поможет читателям принимать обоснованные решения о здоровье.
Что такое кератоконус?
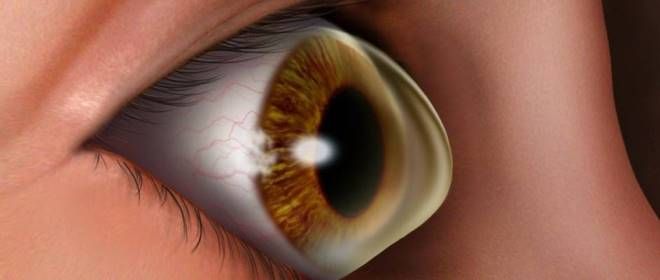
В дословном переводе с древнегреческого языка слово “κέρας” означает «рог», а “κῶνος” – «конус». Это термин, относящийся к невоспалительному дегенеративному заболеванию глаз. При данной болезни роговица истончается и принимает коническую форму. Такие изменения негативно сказываются на остроте зрения. Важно заранее понять, что такое кератоконус, так как данная патология встречается в 0,6% случаев. Формированию этого нарушения подвержены как мужчины, так и женщины, а также представители различных рас.
Кератоконус – это заболевание, при котором происходит истончение и деформация роговицы, что приводит к ухудшению зрения. Эксперты отмечают, что точные причины возникновения этой патологии до конца не изучены, однако генетическая предрасположенность, аллергические реакции и чрезмерное трение глаз могут играть значительную роль. Важно понимать, что кератоконус чаще всего проявляется в подростковом или молодом возрасте, и его прогрессирование может привести к серьезным проблемам со зрением.
Существует несколько методов коррекции кератоконуса. На ранних стадиях заболевания рекомендуется использование специальных контактных линз, которые помогают улучшить зрение. В более запущенных случаях может потребоваться кросс-линкинг роговицы – процедура, укрепляющая ее структуру. В крайних случаях, когда другие методы неэффективны, может быть показана хирургическая операция, такая как пересадка роговицы. Эксперты подчеркивают важность ранней диагностики и регулярного наблюдения у офтальмолога для выбора оптимального метода лечения.
https://youtube.com/watch?v=u4y60mrXzPQ
Кератоконус – причины возникновения
На сегодняшний день исследователи продолжают изучать причины, способствующие развитию кератоконуса. Выделяют несколько основных факторов, влияющих на возникновение этого заболевания:
- Эндокринные расстройства. У пациентов с такими нарушениями наблюдается снижение активности ингибиторов протеазы, что делает их менее способными защищать коллагеновые волокна роговицы от повреждений. Это приводит к деформации роговичной оболочки.
- Иммунные нарушения. В роговице образуются специфические биологически активные вещества, которые нарушают процессы регенерации в прозрачной оболочке глаза. Это приводит к ее истончению. У таких пациентов также часто наблюдаются атопический дерматит, бронхиальная астма и экземы.
- Наследственные факторы. Исследования показывают, что заболевания роговицы могут передаваться по наследству (по аутосомно-доминантному типу). На данный момент не удалось выявить конкретный ген, ответственный за эти нарушения. Однако статистика показывает, что у людей с синдромом Дауна истончение роговицы встречается чаще, чем у здоровых индивидов.
Кератоконус может также быть вызван другими факторами. Наиболее распространенные из них включают:
- воздействие ультрафиолетового излучения на роговицу;
- длительное нахождение в запыленных помещениях (где оболочка может повреждаться микрочастицами);
- частые стрессовые ситуации;
- неправильно подобранные контактные линзы;
- продолжительный прием кортикостероидов;
- нарушения обмена веществ;
- контакт глаз с грязными руками.
| Причина возникновения кератоконуса | Механизм развития патологии | Методы коррекции и лечения |
|---|---|---|
| Генетическая предрасположенность | Наследственные мутации в генах, отвечающих за структуру коллагена роговицы, приводят к ее ослаблению и истончению. | Очки/контактные линзы: на ранних стадиях для коррекции астигматизма и близорукости. |
| Окислительный стресс | Нарушение баланса между свободными радикалами и антиоксидантами в роговице, что приводит к повреждению клеток и волокон коллагена. | Жесткие газопроницаемые контактные линзы (ЖГПЛ): для создания ровной оптической поверхности и улучшения зрения. |
| Хроническое воспаление | Длительное воспаление роговицы (например, при аллергическом конъюнктивите) может способствовать деградации коллагена. | Кросслинкинг роговицы (CXL): укрепление коллагеновых волокон роговицы с помощью ультрафиолетового излучения и рибофлавина для замедления прогрессирования. |
| Механическое воздействие | Частое трение глаз, особенно при аллергии, может вызывать микротравмы роговицы и способствовать ее деформации. | Имплантация интрастромальных роговичных сегментов (Intacs/Keraring): для изменения формы роговицы и уменьшения ее конусности. |
| Системные заболевания | Некоторые системные заболевания (например, синдром Дауна, синдром Марфана, синдром Элерса-Данлоса) могут быть связаны с повышенным риском развития кератоконуса. | Кератопластика (пересадка роговицы): при значительном истончении роговицы и невозможности коррекции другими методами. |
| Гормональные изменения | Предполагается, что гормональные колебания (например, в период полового созревания, беременности) могут влиять на прогрессирование кератоконуса. | Фемтосекундная лазерная кератопластика: более точная и безопасная методика пересадки роговицы. |
| Недостаток коллагена | Нарушение синтеза или деградация коллагена в роговице, что приводит к ее структурной слабости. | Комбинированные методы: сочетание кросслинкинга с имплантацией сегментов или другими процедурами. |
Интересные факты
Вот несколько интересных фактов о кератоконусе:
-
Причины возникновения: Кератоконус чаще всего развивается в подростковом или молодом возрасте и может быть связан с генетической предрасположенностью. Исследования показывают, что у людей с кератоконусом часто наблюдаются аллергические заболевания, такие как астма или экзема, что может указывать на связь между аллергическими реакциями и развитием этой патологии.
-
Методы коррекции: Одним из современных методов лечения кератоконуса является кросс-линкинг роговицы, который укрепляет ее структуру с помощью ультрафиолетового света и специального раствора. Этот метод может замедлить прогрессирование заболевания и улучшить зрение, а в некоторых случаях даже предотвратить необходимость в хирургическом вмешательстве.
-
Влияние на качество жизни: Кератоконус может значительно ухудшить качество жизни пациента, так как приводит к искажению зрения и повышенной чувствительности к свету. Однако с помощью современных технологий, таких как специальные контактные линзы и хирургические методы, многие пациенты могут восстановить зрение и вернуться к нормальной жизни.
https://youtube.com/watch?v=QAjZ-PLqCj8
Чем опасен кератоконус?
При таком нарушении световые лучи преломляются неравномерно, что приводит к различным углам преломления в разных точках. Это, в свою очередь, негативно сказывается на остроте зрения. Часто симптомы схожи с проявлениями близорукости. В некоторых случаях кератоконус может вызывать искажение изображений, когда линии выглядят изогнутыми, как при астигматизме. Из-за значительного истончения роговицы существует риск разрыва оболочки, что может привести к утрате зрения.
Кератоконус – симптомы
Для данного нарушения характерна своя клиническая картина. Кератоконус глаза проявляется следующим образом:
- На начальных стадиях пациенты отмечают нечеткость изображения. При визите к офтальмологу им предлагают пройти небольшой тест. В рамках этого теста пациентам предоставляется черный лист бумаги с белой точкой. Если у человека кератоконус, он видит не одну, а несколько точек, расположенных хаотично. Кроме того, наблюдается двоение объектов и искажение формы букв при чтении.
- По мере ухудшения состояния пациенты начинают жаловаться на быстрое утомление глаз и повышенную чувствительность к свету.
На первых этапах патологические проявления фиксируются преимущественно в сумерках. Также на ранних стадиях подозрительные симптомы могут наблюдаться только на одном глазу. Со временем пациент начинает хуже видеть даже в дневное время. Ухудшение зрения происходит постепенно. При дальнейшем прогрессировании заболевания невооруженным глазом можно заметить выпуклость роговицы.
Кератоконус – стадии
Степень выпуклости роговицы определяет особенности лечения данной патологии. Кератоконус делится на четыре стадии:
- На первой стадии заболевания наблюдается незначительная деформация роговицы, которую можно выявить при биомикроскопии. Пациенты на этом этапе отмечают ухудшение остроты зрения, однако данная проблема успешно решается с помощью контактных линз или специальных очков.
- На второй стадии выражен астигматизм. Толщина роговицы варьируется от 400 до 500 мкм.
- Третья стадия характеризуется истончением роговицы. При осмотре врач замечает, что роговица начинает слегка выпячиваться. Острота зрения снижается до уровня, при котором коррекция с помощью очков или линз становится невозможной.
- На четвертой стадии кератоконуса роговица принимает форму конуса. В это время оболочка становится мутной, а строма отекает. Зрение на этой стадии значительно ухудшается, а толщина роговицы опускается ниже 370 мкм.
Существуют различные виды кератоконуса:
- передний (или истинный);
- латентный (чаще всего возникает после хирургического вмешательства);
- задний – при котором деформируется задняя поверхность роговицы;
- кератоглобус (шарообразное выпячивание);
- острый – состояние, сопровождающееся разрывом десцеметовой оболочки.
Диагностика кератоконуса
Дегенерация роговицы глаза диагностируется с помощью специализированных методов. Прежде чем начать лечение кератоконуса, врач должен подтвердить правильность предварительного диагноза. Это можно сделать с помощью следующих процедур:
- Скиаскопия – метод обследования, который позволяет определить, как зрачок преломляет свет.
- Рефрактометрия – процедура, с помощью которой выявляются миопия и астигматизм.
- Биомикроскопия – исследование, в ходе которого на мембране обнаруживаются трещины и разрастания.
- Пахиметрия – процедура, позволяющая измерить толщину роговицы.
- Офтальмоскопия – осмотр, во время которого врач оценивает состояние сетчатки и глазного дна.
Кератоконус – лечение
В процессе борьбы с данным заболеванием возможно применение как консервативных методов терапии, так и хирургического вмешательства. Хирургия рассматривается в тех случаях, когда лечение кератоконуса с использованием медикаментов и корректирующих линз не принесло ожидаемого эффекта. Все назначения должен осуществлять квалифицированный офтальмолог. Самостоятельное лечение может быть крайне опасным! Неправильно подобранные методы терапии могут ухудшить состояние пациента.
Линзы при кератоконусе
Существует несколько типов корректирующих средств, применяемых для борьбы с данным нарушением:
- Мягкие линзы. Их использование оправдано только на начальных стадиях заболевания. Главный недостаток этих линз заключается в том, что они принимают форму роговицы, что не позволяет достичь необходимой коррекции.
- Жесткие линзы при кератоконусе – популярный вариант. Они помогают изменить форму роговичной оболочки. Склеральные линзы создают между глазом и линзой слезную пленку, которая служит преломляющей поверхностью и способствует улучшению зрения.
- Двойные линзы – это средства, которые объединяют характеристики как мягких, так и жестких линз. Они имеют специальное назначение. Такие линзы назначаются пациентам с ятрогенной кератоэктазией или другими деформациями роговицы. Для таких людей жесткие линзы часто противопоказаны, поэтому комбинированные варианты становятся оптимальным решением.
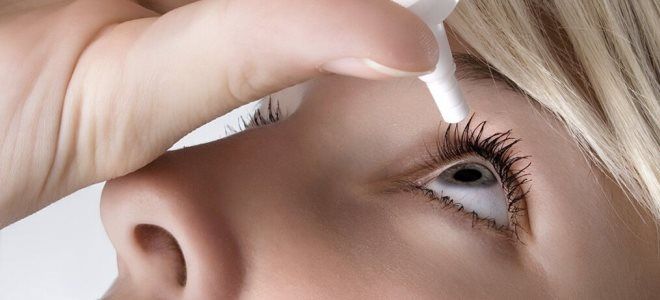
Капли при кератоконусе
Согласно данным статистики, применение определенных медикаментов приносит положительные результаты. Наиболее часто назначают следующие капли:
- Баларпан – это средство, основой которого являются сульфатированные гликозаминогликаны. Данный препарат эффективно борется с повышенной сухостью роговицы и повреждениями её поверхности.
- Тауфон – капли, созданные на основе таурина. Дегенерация роговицы часто устраняется именно с помощью этого препарата. Это объясняется тем, что он улучшает обмен веществ на клеточном уровне и усиливает питание тканей.
При терапии кератоконуса применяются такие гели:
- Корнерегель – это лекарственное средство относится к группе витаминов. Благодаря своему уникальному составу, оно обеспечивает противовоспалительный эффект и способствует восстановлению поврежденных тканей.
- Солкосерил – гель, который улучшает поступление кислорода и питательных веществ к клеткам оболочки. Кроме того, это средство ускоряет метаболизм, что способствует восстановлению остроты зрения.
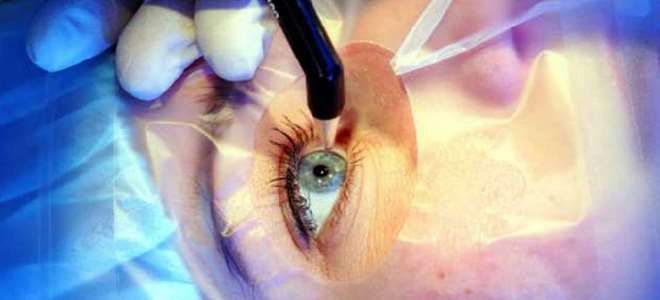
Кератоконус – операция
Выбор типа хирургического вмешательства основывается на стадии заболевания и общем состоянии пациента. Наиболее распространенными методами решения данной проблемы являются:
- Кросслинкинг – это процедура, при которой оболочка подвергается воздействию ультрафиолетового света в сочетании с рибофлавином. Этот метод помогает укрепить коллагеновые волокна в роговице.
- Трансплантация деформированной оболочки – хирургическая операция, которая показана в самых тяжелых случаях.
- ФРК при кератоконусе – лазерная процедура, выполняемая на ранних стадиях заболевания. Она направлена на укрепление роговицы и улучшение остроты зрения.
- Кератопластика – операция, в ходе которой послойно удаляется строма роговицы, а затем в образовавшуюся полость помещается трансплантат и фиксируется с помощью швов.
https://youtube.com/watch?v=wnJEK1A4p1Y
Профилактика кератоконуса
Профилактика кератоконуса включает в себя несколько ключевых аспектов, которые могут помочь снизить риск развития этого заболевания или замедлить его прогрессирование. Хотя точные причины кератоконуса до конца не изучены, существуют факторы, которые могут способствовать его возникновению, и меры, которые можно предпринять для их минимизации.
1. Регулярные офтальмологические осмотры: Одним из самых важных шагов в профилактике кератоконуса является регулярное посещение офтальмолога. Раннее выявление изменений в роговице может помочь в своевременном начале лечения и замедлении прогрессирования заболевания. Особенно важно проходить обследование людям с предрасположенностью к кератоконусу, таким как те, у кого есть семейная история заболевания.
2. Защита глаз: Защита глаз от травм и воздействия ультрафиолетового излучения также играет важную роль. Ношение солнцезащитных очков с высоким уровнем защиты от UVA и UVB-лучей может помочь предотвратить повреждение роговицы. Кроме того, следует избегать ситуаций, когда глаза могут быть травмированы, например, при занятиях спортом или работах с опасными инструментами.
3. Избегание чрезмерного трения глаз: Люди, склонные к кератоконусу, должны избегать привычки тереть глаза, так как это может привести к дополнительному повреждению роговицы. Если у вас есть аллергия или другие состояния, вызывающие зуд в глазах, рекомендуется использовать антигистаминные препараты или другие методы лечения, чтобы уменьшить дискомфорт и предотвратить трение.
4. Контроль за состоянием здоровья: Некоторые системные заболевания, такие как аллергии, могут способствовать развитию кератоконуса. Поддержание общего здоровья, включая контроль за аллергическими реакциями и другими хроническими заболеваниями, может помочь снизить риск. Правильное питание, физическая активность и отказ от вредных привычек также способствуют общему состоянию здоровья глаз.
5. Образование и осведомленность: Повышение осведомленности о кератоконусе и его симптомах может помочь людям быстрее обратиться за медицинской помощью. Знание о признаках заболевания, таких как ухудшение зрения, искажение изображений и повышенная чувствительность к свету, может способствовать раннему выявлению и лечению.
Следуя этим рекомендациям, можно значительно снизить риск развития кератоконуса и сохранить здоровье глаз на долгие годы. Однако важно помнить, что даже при соблюдении всех профилактических мер, заболевание может возникнуть, поэтому регулярные осмотры у специалиста остаются необходимыми.
Вопрос-ответ
От чего может появиться кератоконус?
К стимулирующим факторам развития заболевания относят постоянное потирание глаз, аллергические и воспалительные заболевания глаз, дефекты соединительной ткани, прием кортикостероидных препаратов, травмы глаз, длительное нахождение в зоне радиационного загрязнения и др.
Как можно остановить развитие кератоконуса?
Основным методом остановки кератоконуса является процедура «укрепления» роговицы – коллагеновый кросслинкинг. Имплантация интрастромальных роговичных сегментов (ИРС) является процедурой по улучшению зрения, но на прочность и толщину роговицы она никак не влияет.
Советы
СОВЕТ №1
Регулярно проходите обследования у офтальмолога. Раннее выявление кератоконуса может значительно улучшить прогноз лечения и замедлить прогрессирование заболевания.
СОВЕТ №2
Обратите внимание на свои зрительные привычки. Избегайте чрезмерного напряжения глаз, особенно при работе за компьютером или чтении. Используйте специальные очки или контактные линзы, если это рекомендовано врачом.
СОВЕТ №3
Изучите доступные методы лечения. Существуют различные подходы к коррекции кератоконуса, включая специальные контактные линзы, кросс-линкинг и хирургические вмешательства. Обсудите с врачом, какой метод будет наиболее эффективным для вас.
СОВЕТ №4
Следите за своим общим состоянием здоровья. Заболевания, такие как аллергия или диабет, могут усугубить состояние глаз. Поддерживайте иммунитет и следите за уровнем сахара в крови, чтобы минимизировать риски.