Кожный лейшманиоз, или пендинская язва, — инфекционное заболевание, вызываемое паразитами рода Leishmania. Оно представляет серьезную угрозу для здоровья, особенно для туристов в жарких странах. Важно знать симптомы, способы передачи и методы лечения, чтобы вовремя распознать болезнь и принять меры. Эта статья поможет понять, кому стоит опасаться кожного лейшманиоза, как выявить его на ранних стадиях и какие существуют эффективные методы лечения, что актуально для путешественников в эндемичные регионы.
Лейшманиоз – что это такое?
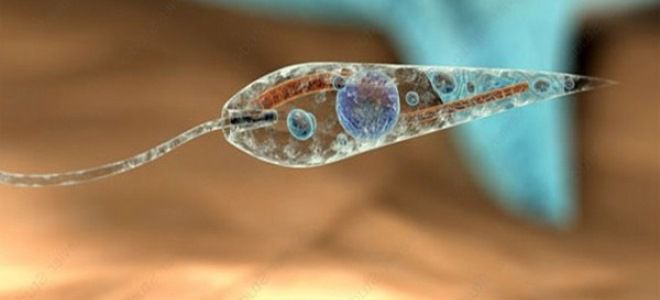
Лейшманиоз у человека — это инфекционно-паразитарное заболевание, имеющее природно-очаговый характер и отличающееся высокой восприимчивостью. Оно может развиваться у людей всех возрастов, даже у тех, кто ранее не сталкивался с этой болезнью. Наибольшее количество случаев заболевания наблюдается в летний период. Кожный лейшманиоз представляет собой одну из трех основных форм этого заболевания, возникающую в результате попадания в организм простейших паразитов из рода лейшмания. Заболевание затрагивает кожные и подкожные ткани, вызывая характерные симптомы, которые могут варьироваться по степени тяжести в зависимости от индивидуальных особенностей иммунной системы человека.
Кожный лейшманиоз представляет собой серьезную угрозу для здоровья, особенно для людей с ослабленным иммунитетом, таких как пациенты с ВИЧ/СПИДом или хроническими заболеваниями. Эксперты подчеркивают важность ранней диагностики, так как симптомы могут проявляться в виде язв на коже, которые часто принимаются за обычные инфекции. Для выявления заболевания необходимо обратиться к дерматологу, который может назначить анализы, включая микроскопию и серологические тесты. Лечение включает использование антимикробных препаратов, таких как стромбектин или амфотерицин B, однако выбор терапии зависит от стадии заболевания и общего состояния пациента. Профилактика также играет ключевую роль: следует избегать укусов москитов, которые являются переносчиками инфекции.
https://youtube.com/watch?v=bYqkpIYh27c
Кожный лейшманиоз – возбудитель
Возбудителем кожного лейшманиоза, также известного как пендинская язва, являются паразитические простейшие организмы из рода лейшмания. Эти организмы делятся на две основные группы: лейшмания тропическая (включающая подвиды мажор и минор) и лейшмания мексиканская. Исследования компонентов природного очага кожного лейшманиоза позволили разработать эффективные меры профилактики. Основными переносчиками этого заболевания являются самки кровососущих москитов, принадлежащие к родам Phlebotomus и Lutzomyia, которые обитают в тех же регионах, где распространен лейшманиоз.
| Категория | Описание | Рекомендации |
|---|---|---|
| Кому опасаться болезни? | Географический фактор: Проживание или путешествия в эндемичные регионы (тропические и субтропические страны, включая некоторые регионы Ближнего Востока, Африки, Южной Америки, Центральной Азии). | Перед поездкой в эндемичные регионы изучите информацию о риске заражения и мерах профилактики. |
| Профессиональный фактор: Люди, работающие на открытом воздухе в эндемичных регионах (сельскохозяйственные работники, военные, геологи, археологи). | Используйте защитную одежду, репелленты, москитные сетки. | |
| Иммунодефицитные состояния: Люди с ослабленным иммунитетом (ВИЧ-инфицированные, пациенты после трансплантации органов, проходящие химиотерапию). | Особое внимание к профилактике и своевременной диагностике. | |
| Дети: Из-за более нежной кожи и меньшей способности к самозащите. | Защита детей от укусов москитов. | |
| Как выявить болезнь? | Клинические проявления: Появление на коже одного или нескольких безболезненных узелков, которые со временем увеличиваются, изъязвляются, образуя язвы с приподнятыми краями и дном, покрытым грануляциями. | При появлении подозрительных кожных изменений, особенно после пребывания в эндемичных регионах, немедленно обратитесь к врачу. |
| Лабораторная диагностика: Микроскопическое исследование мазков или биоптатов из пораженных участков кожи для обнаружения паразитов (амастигот). | Обратитесь к дерматологу или инфекционисту для проведения необходимых анализов. | |
| Молекулярно-биологические методы (ПЦР): Выявление ДНК паразита в образцах тканей. | Используется для подтверждения диагноза, особенно при нетипичных формах. | |
| Иммунологические методы: Определение антител к лейшманиям в крови (менее информативны для кожной формы). | Могут быть использованы в комплексе с другими методами. | |
| Как лечить болезнь? | Местное лечение: При небольших, неосложненных поражениях – инъекции противолейшманиозных препаратов непосредственно в очаг, криодеструкция, лазерная терапия. | Лечение должно проводиться под контролем врача. |
| Системное лечение: При множественных, обширных или осложненных поражениях, а также при поражении слизистых оболочек – системные противолейшманиозные препараты (например, препараты сурьмы, амфотерицин В, милтефозин). | Выбор препарата и длительность курса лечения определяет врач-инфекционист. | |
| Хирургическое лечение: Удаление язв или рубцов после заживления. | Применяется в случае необходимости, после основного лечения. | |
| Поддерживающая терапия: Обработка язв антисептиками, перевязки для предотвращения вторичной инфекции. | Важно для ускорения заживления и предотвращения осложнений. |
Интересные факты
Вот несколько интересных фактов о кожном лейшманиозе:
-
Переносчики заболевания: Кожный лейшманиоз вызывается паразитами рода Leishmania, которые передаются человеку через укусы инфицированных москитов (песчаных мух). Эти насекомые обитают в тропических и субтропических регионах, что делает людей, живущих или путешествующих в таких местах, особенно уязвимыми.
-
Разнообразие форм: Кожный лейшманиоз может проявляться в различных формах, включая язвы на коже, которые могут заживать самостоятельно, но иногда приводят к серьезным косметическим дефектам. В некоторых случаях болезнь может прогрессировать и вызывать более серьезные системные формы, такие как висцеральный лейшманиоз.
-
Диагностика и лечение: Для диагностики кожного лейшманиоза используются различные методы, включая микроскопию, ПЦР и серологические тесты. Лечение может включать антимикробные препараты, такие как стибоглюконат натрия или амфотерицин B, однако выбор метода зависит от тяжести заболевания и региона, где оно было выявлено.
https://youtube.com/watch?v=Wn1FPt2Pn4E
Путь инвазии при кожном лейшманиозе
Резервуарами и источниками инфекции являются восприимчивые к возбудителю животные, такие как грызуны из подсемейства песчанковых, ежи, лисицы, собаки (в случае зоонозного кожного лейшманиоза), а также люди (при антропонозном кожном лейшманиозе). Паразиты обитают и размножаются в пищеварительном тракте самок москитов, которые при укусе выделяют слюну, содержащую возбудителей инфекции, в кожные ткани. Затем лейшмании продолжают свой жизненный цикл внутри клеток кожи, вызывая воспалительные реакции. В редких случаях заражение может произойти при непосредственном контакте поврежденной кожи с инфицированным материалом.
Чем опасен лейшманиоз?
Укус переносчика кожного лейшманиоза неизбежно приводит к возникновению заболевания. Хотя кожная форма этой болезни менее опасна по сравнению с висцеральной, она все же может иметь серьезные последствия. На месте кожных поражений часто образуются грубые рубцы, которые становятся заметным косметическим дефектом. Кроме того, воспалительный процесс может осложниться присоединением вторичной бактериальной инфекции, что усугубляет воспаление и замедляет заживление. Если поражения локализуются на ногах, это может привести к отечности, а в некоторых случаях – к образованию абсцессов.
Кожный лейшманиоз – симптомы
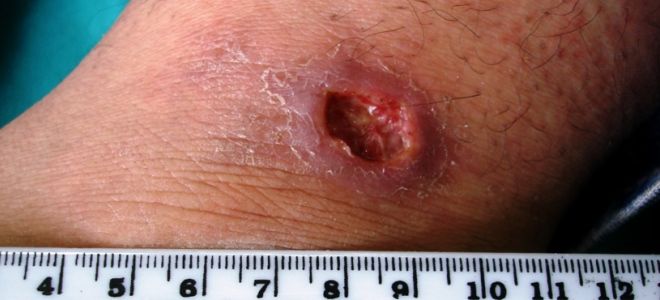
Лейшманиоз проявляется ярко выраженными и характерными симптомами. Обычно поражения возникают на открытых участках кожи, таких как лицо, руки и ноги, в местах укусов насекомых. Первоначально в области внедрения паразитов образуется небольшое уплотнение, которое со временем увеличивается и изменяется. Клинические проявления зависят от формы заболевания, которая определяется типом возбудителя и индивидуальными особенностями иммунной системы пациента. Кожный лейшманиоз, фотографии случаев у людей представлены ниже.
Формы кожного лейшманиоза
-
Зоонозная форма (сельская, остронекротизирующаяся). Эта форма характеризуется коротким инкубационным периодом, который составляет от 1 до 5 недель (чаще всего 21 день), и сравнительно недолгим течением – до 3-6 месяцев. Сначала появляется небольшой уплотненный конический бугорок с синюшным, буроватым или желтоватым оттенком, который вскоре увеличивается, и внутри него начинаются некротические процессы (отмирание клеток, пораженных инфекцией). Спустя 1-3 месяца формируется язва округлой или неправильной формы диаметром до 5 см с изъеденными краями. Язва глубокая, достигающая подкожной клетчатки, внутри нее скапливается серозно-гнойный экссудат, который постепенно высыхает, образуя плотные слоистые корки. Через 2-3 месяца дно язвы начинает очищаться, а процесс рубцевания может продолжаться около 5 месяцев.
-
Антропонозная форма (городская, поздно изъязвляющаяся). Инкубационный период может варьироваться от 5 до 8 месяцев, в некоторых случаях достигая 24 месяцев, а течение заболевания медленное. Появляющееся уплотнение (узелок) имеет розоватый или бурый цвет и округлую форму. Этот элемент постепенно увеличивается, достигая диаметра 1-2 см примерно через 3-6 месяцев, и покрывается чешуйчатыми корками. Под корками образуется язва с серозно-гнойным отделяемым, которая может сохраняться до 3 месяцев, после чего начинается процесс очищения и рубцевания. Весь этот процесс может длиться от 1 до 1,5 лет.
-
Туберкулоидная форма (люпоидная). Это редкий тип заболевания, который чаще всего наблюдается у детей и подростков, особенно при наличии хронических инфекций в организме, после сильного охлаждения или других факторов, ослабляющих иммунитет. Эта форма является отдаленным следствием городского лейшманоза и развивается через несколько месяцев после рубцевания язв. Симптомами являются появление мягких буроватых бугорков по краю рубца и рядом с ним. Обычно они локализуются на лице. Количество бугорков может постепенно увеличиваться, и они могут сохраняться длительное время (до 10-20 лет) и плохо поддаются лечению.
-
Кожно-слизистый лейшманиоз и диффузный тип. Это атипичные формы заболевания. Первичными элементами являются бугорки-уплотнения, которые могут изъязвляться. Поражение имеет генерализованный характер, при этом существует высокий риск вовлечения слизистых оболочек носа, ротовой полости и глотки. Клиническая картина схожа с проявлениями лепры (проказы), сифилиса и раковых заболеваний.
Кожный лейшманиоз – диагностика
При постановке диагноза учитываются визуальные симптомы заболевания и эпидемиологическая информация, включая возможные поездки пациента в эндемичные зоны. Для подтверждения диагноза необходима лабораторная диагностика кожного лейшманиоза:
- микроскопическое и бактериологическое исследование соскоба с бугорка, язвы или краевого инфильтрата;
- серологическое исследование крови на наличие антител к лейшманиям;
- внутрикожные пробы с аллергеном лейшманий.
Лейшманиоз – лечение
Лечение кожного лейшманиоза осуществляется в стационарных условиях, при этом принимаются во внимание тип, стадия и степень тяжести заболевания, наличие осложнений, а также возраст и индивидуальные особенности пациента. Основой терапии являются местные и системные медикаменты. Часто также применяются физиотерапевтические методы, такие как лазерная терапия, ультрафиолетовое облучение и криодеструкция. Эти процедуры помогают не только ускорить процесс заживления, но и предотвращают образование глубоких рубцов.
Лейшманиоз – клинические рекомендации
При подозрении на пендинскую язву необходимо незамедлительно обратиться к инфекционисту для диагностики и начала лечения. В дополнение к основной терапии, направленной на уничтожение патогенных микроорганизмов, важно проводить поддерживающее и укрепляющее лечение, а также принимать поливитамины. Рекомендуется обеспечить пациенту отдых и сбалансированное питание. В случаях тяжелых поражений после основной терапии кожного лейшманиоза пациентам желательно рассмотреть возможность санаторно-курортного лечения.
Лечение лейшманиоза – препараты
Для лечения кожного лейшманиоза используются различные группы медикаментов:
- антибиотики (такие как Мономицин, Доксициклин, Метациклин, Фуразолидон, Уротропин);
- препараты против паразитов (например, Солюсурьмин, Глюкантим, Аминохинол, Делагил);
- мазь на основе мономицина;
- мазь акрихина или риваноловая мазь;
- раствор нитрата серебра для компрессов.
https://youtube.com/watch?v=bYqkpIYh27c
Профилактика кожного лейшманиоза
Во-первых, необходимо обратить внимание на защиту от укусов насекомых, так как основными переносчиками лейшманиоза являются москиты, в частности, представители рода Phlebotomus. Для этого рекомендуется использовать репелленты, содержащие диэтилтолуамид (DEET) или пикаридин, особенно в вечернее и ночное время, когда москиты наиболее активны. Одежда должна быть светлой и свободной, чтобы минимизировать вероятность укусов. Также стоит рассмотреть возможность ношения длинных рукавов и брюк, особенно в местах с высокой популяцией москитов.
Во-вторых, важно проводить мероприятия по контролю популяции москитов. Это может включать уничтожение мест размножения насекомых, таких как стоячие воды, а также использование инсектицидов в местах, где москиты могут обитать. Регулярная уборка и дезинфекция территорий, особенно в сельских и пригородных зонах, также помогут снизить риск заражения.
В-третьих, следует обращать внимание на здоровье домашних животных, так как некоторые из них могут быть носителями лейшмании. Регулярные ветеринарные осмотры и вакцинация домашних животных помогут предотвратить распространение инфекции. Владельцам собак стоит избегать прогулок с питомцами в местах, где зарегистрированы случаи кожного лейшманиоза.
Кроме того, важно повышать осведомленность населения о симптомах и путях передачи заболевания. Образовательные программы, направленные на информирование о рисках и методах профилактики, могут существенно снизить уровень заболеваемости. Местные органы здравоохранения должны активно работать над распространением информации о кожном лейшманиозе, особенно в эндемичных районах.
Наконец, путешественникам, направляющимся в регионы с высоким риском заражения, рекомендуется заранее проконсультироваться с врачом о необходимых мерах предосторожности и вакцинации. Это поможет снизить вероятность заражения и обеспечить безопасность во время поездок.
Вопрос-ответ
Как лечат кожный лейшманиоз?
Основу терапии составляют противопротозойные препараты, которые выбирают с учетом типа возбудителя, клинической картины и иммунного статуса человека. При неосложненных формах кожного лейшманиоза возможно применение местного лечения, в остальных случаях обязательно назначают системные препараты.
Как выглядит кожный лейшманиоз?
На коже появляются бугорки красно-синюшного цвета. Постепенно они увеличиваются, и образуется язва неправильной формы. Повреждения кожи при сельском типе намного значительнее, чем при городском. При заживлении образуется некрасивый рубец.
В чём опасность кожного лейшманиоза?
Наиболее частыми осложнениями несвоевременно диагностированного кожного лейшманиоза являются участки гиперпигментации и рубцы на месте лейшманиом. Помимо косметического дефекта рубцовые изменения могут приводить к инвалидности (особенно при расположении на слизистых).
Советы
СОВЕТ №1
Обратите внимание на симптомы: кожный лейшманиоз может проявляться в виде язв, которые не заживают, а также в виде покраснений и отеков на коже. Если вы заметили подобные изменения, особенно после поездок в эндемичные районы, немедленно обратитесь к врачу.
СОВЕТ №2
Профилактика – ключ к защите: избегайте укусов москитов, которые являются переносчиками лейшмании. Используйте репелленты, носите одежду с длинными рукавами и старайтесь находиться в помещениях с сетками на окнах в вечернее время.
СОВЕТ №3
Регулярно проверяйтесь: если вы живете или путешествуете в регионах, где распространен кожный лейшманиоз, проходите регулярные медицинские осмотры. Это поможет выявить заболевание на ранней стадии и начать лечение как можно скорее.
СОВЕТ №4
Следуйте рекомендациям врача: при диагностировании кожного лейшманиоза строго придерживайтесь назначенного лечения и не прерывайте курс, даже если симптомы исчезли. Это поможет избежать рецидивов и осложнений.