Реактивный панкреатит у детей — серьезное заболевание, требующее внимательного подхода родителей и врачей. Воспаление поджелудочной железы может возникать по разным причинам и проявляться множеством симптомов, что усложняет диагностику и лечение. В статье рассмотрим основные симптомы реактивного панкреатита у детей, его причины и методы лечения, а также рекомендации по правильному питанию, что поможет родителям своевременно распознать проблему и предпринять необходимые меры для восстановления здоровья ребенка.
Причины
Развитие заболеваний поджелудочной железы у детей может быть вызвано рядом факторов:
- Общая повышенная чувствительность организма к различным патологическим процессам, независимо от их локализации. Поджелудочная железа быстро реагирует на воспалительные и инфекционные заболевания.
- Употребление пищи, содержащей большое количество усилителей вкуса и консервантов.
- Нерегулярное питание, при котором длительные перерывы между приемами пищи могут спровоцировать реактивный панкреатит.
- Недостаточная зрелость ферментов пищеварительной системы и анатомо-физиологические особенности детского организма. Введение новых продуктов в рацион, к которым пищеварительный тракт еще не адаптировался, особенно опасно для младенцев. Это может привести к повышенной нагрузке на поджелудочную железу и вызвать газообразование. У младенцев высок риск тяжелого течения реактивного панкреатита, и отсутствие своевременной медицинской помощи может иметь серьезные последствия.
- Аллергические реакции на определенные продукты, которые продолжают присутствовать в рационе ребенка, могут способствовать воспалению поджелудочной железы.
- Прием некоторых медикаментов, не соответствующих возрасту, также может вызвать развитие заболеваний. Например, препараты, такие как метронидазол и фуросемид, имеют возрастные ограничения и могут негативно сказаться на здоровье.
- Аномалии развития протоковой системы поджелудочной железы и печени, а также других отделов желудочно-кишечного тракта, таких как двенадцатиперстная кишка, могут стать причиной патологии.
- Высокая предрасположенность к паразитарным инфекциям может привести к обтурации выводного протока поджелудочной железы, например, аскаридами или острицами, что нарушает отток панкреатического секрета и вызывает застой, способствующий реактивным изменениям в органе.
- Любая травма в области живота может стать триггером для воспалительного процесса.
- Наследственные заболевания, связанные с нарушением обмена веществ, негативно влияют на работу поджелудочной железы. К таким заболеваниям относятся муковисцидоз, гипотиреоз, системная красная волчанка, лактазная недостаточность и другие. Если в это время ребенок заболевает простудой, нагрузка на организм увеличивается, что может спровоцировать реактивные изменения в железе.
- Эмоциональные потрясения также могут способствовать развитию заболеваний поджелудочной железы.
Эксперты подчеркивают, что реактивный панкреатит у детей может проявляться разнообразными симптомами, включая сильные боли в животе, тошноту, рвоту и диарею. Часто наблюдаются также признаки общего недомогания, такие как слабость и потеря аппетита. Важно отметить, что ранняя диагностика и правильное лечение играют ключевую роль в восстановлении здоровья ребенка. Специалисты рекомендуют придерживаться строгой диеты, исключая жирную и острую пищу, а также обеспечить достаточное количество жидкости. В некоторых случаях может потребоваться медикаментозное лечение для снятия воспаления и боли. Родителям следует внимательно следить за состоянием ребенка и при ухудшении симптомов незамедлительно обращаться к врачу.

Симптомы
Клинические проявления развития острого реактивного панкреатита у детей не обладают специфичностью, что приводит к запоздалому обращению за квалифицированной медицинской помощью.
Признаки развития заболевания:
- отмечается появление острой, жгучей боли в верхней половине живота, которая может иметь опоясывающий характер;
- повышение температуры тела;
- сухость в ротовой полости и обложенность языка;
- общая слабость;
- снижение аппетита, вплоть до полного отказа от приема пищи;
- диспепсические явления – чувство тошноты и рвоты, не приносящей облегчения самочувствия ребенка, нарушения стула в виде диареи;
- больной ребенок становится раздражительным и плаксивым.
Отсутствие адекватного лечения на начальных этапах развития патологии приводит к ухудшению общего состояния заболевшего. А также повышает риск развития необратимых изменений в паренхиме органа, что в итоге может привести к переходу острого панкреатита в хронический.
Течение хронической формы малосимптомно, из-за этого на протяжении длительного времени ее прогрессирование остается незамеченным. Проявиться недуг может только под действием провоцирующих факторов.
| Симптом | Тяжесть симптома | Лечение |
|---|---|---|
| Боль в животе (часто вокруг пупка) | От легкой до сильной, может иррадиировать в спину | Аналитики крови, УЗИ, обезболивание (анальгетики), внутривенная регидратация |
| Тошнота и рвота | От легкой до сильной, может быть многократной | Противовоменая терапия, внутривенная регидратация |
| Потеря аппетита | От легкой до выраженной | Диета, внутривенное питание при необходимости |
| Лихорадка | Может отсутствовать или быть субфебрильной | Жаропонижающие средства, лечение основного заболевания |
| Диарея | Может быть жидкой и обильной | Диета, регидратация |
| Ускоренное сердцебиение (тахикардия) | Может быть признаком обезвоживания или тяжелого течения | Лечение основного заболевания, регидратация |
| Бледность кожи | Может быть признаком обезвоживания или тяжелого течения | Лечение основного заболевания, регидратация |
| Вздутие живота | Может быть умеренным или выраженным | Диета, ферментные препараты |
| Мышечные боли | Могут быть умеренными | Анальгетики |
| Утомляемость | Может быть выраженной | Постельный режим, лечение основного заболевания |
Интересные факты
Вот несколько интересных фактов о симптомах реактивного панкреатита у детей и его лечении:
-
Симптомы и диагностика: Реактивный панкреатит у детей может проявляться не только классическими симптомами, такими как боль в животе, тошнота и рвота, но и менее очевидными признаками, такими как изменение стула (например, появление жирного стула) и потеря аппетита. Важно, что у детей симптомы могут быть менее выраженными, что затрудняет диагностику.
-
Причины и триггеры: У детей реактивный панкреатит часто возникает в результате неправильного питания, особенно при употреблении жирной и жареной пищи, а также в результате вирусных инфекций (например, вируса паротита). Это подчеркивает важность сбалансированного питания и контроля за рационом.
-
Лечение и профилактика: Лечение реактивного панкреатита у детей обычно включает диету с ограничением жиров, а также использование медикаментов для облегчения симптомов. Важно, что в большинстве случаев заболевание можно предотвратить, следя за питанием и избегая факторов риска, таких как переедание и употребление алкоголя (в случае подростков).

Диагностика
Диагностика реактивного панкреатита представляет собой сложную задачу, поскольку клинические проявления не являются специфичными. Для установления диагноза необходимо учитывать жалобы как самого ребенка, так и его родителей, результаты объективного обследования, а также данные дополнительных лабораторных и инструментальных исследований.
Лабораторные исследования включают:
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови.
К инструментальным методам относятся:
- УЗИ органов брюшной полости;
- ангиография;
- рентгенологическое исследование органов брюшной полости;
- фиброгастродуоденоскопия;
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ).
В общем анализе крови особое внимание уделяется количеству лейкоцитов, так как при наличии воспалительного процесса их уровень повышается. В ходе биохимического анализа крови определяется концентрация амилазы, которая также увеличивается при заболеваниях поджелудочной железы.
При проведении фиброгастродуоденоскопии можно оценить степень воспалительных изменений в желудке и двенадцатиперстной кишке, а также есть возможность взять биопсию для дальнейшего исследования.
Меры первой помощи
При появлении признаков развития заболевания рекомендуется вызвать бригаду скорой помощи. А до ее приезда:
- постараться создать покой больному;
- поместить на верхнюю половину живота холод;
- не пытаться кормить ребенка.
Если врач рекомендует госпитализацию, не отказываться, потому что при воспалении любого органа происходит разрушение клеток, не исключение и паренхима поджелудочной железы. Только в условиях стационара ребенок получит полный объем медицинской помощи.

Лечение
Для достижения терапевтического результата в кратчайшие сроки необходимо проводить лечение в комплексном формате. Сначала следует определить причину заболевания и принять меры для ее устранения. Важно также соблюдать диету и режим питания, а также обеспечить ребенку психологический и физический покой. Параллельно с этим осуществляется медикаментозная терапия основного заболевания, которое стало причиной панкреатита.
Медикаментозная терапия:
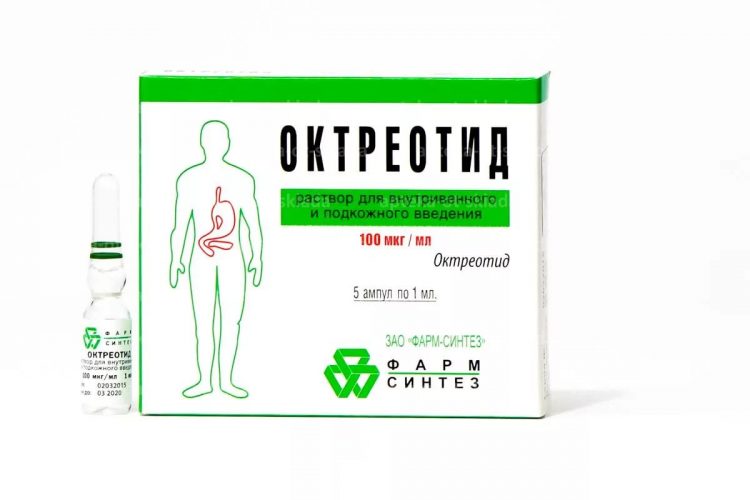
- Октреотид используется для снижения выработки ферментов поджелудочной железы, что создает необходимый покой для восстановления ее нормального функционирования.
- Пирензепин снижает выделение соляной кислоты в желудке, что уменьшает стимуляцию выработки панкреатического секрета.
- Панкреатин и Фестал – это ферментные препараты, содержащие ферменты поджелудочной железы, которые назначаются для улучшения пищеварительных процессов, всасывания питательных веществ в тонком кишечнике, а также для снижения выраженности вздутия и диспепсических симптомов.
- Дюспаталин применяется для снятия спазмов гладкой мускулатуры в области сфинктера Одди, что позволяет панкреатическому секрету свободно поступать в двенадцатиперстную кишку.
- Если заболевание имеет инфекционную природу, обязательно назначаются антибактериальные препараты.
Правильное питание ребенка при реактивном панкреатите
В первые дни развития панкреатита врачи рекомендуют исключить любую пищу с целью обеспечения покоя железы. Это способствует уменьшению выраженности болевого синдрома и созданию благоприятных условий для восстановления органа.
В большинстве случаев дети сами отказываются от приема пищи, поэтому не стоит настаивать на нем. В этот период рекомендуется давать пить щелочные минеральные воды без газа, например Боржоми. Объем жидкости в сутки рассчитывается так: 5 миллилитров на килограмм веса ребенка. Пить рекомендуется дробно и небольшим объемом.
Голодание полезно для восстановления функционирования поджелудочной на протяжении первых 3 суток. Потом в рацион постепенно вводятся щадящие блюда, приготовленные на пару, стол №5п по Певзнеру:
- протертое пюре из овощей;
- каши;
- перетертое постное мясо;
- обезжиренный творог;
- протертый овощной суп.
Кратность питания — до 6 раз в сутки, небольшими порциями. Если после приема пищи болевой синдром не усиливается, нет тошноты и рвоты, то режим питания сохраняется. С каждым днем объем каждой порции увеличивается. Продолжительность соблюдения этой диеты — до 14 суток. Потом постепенно ребенок переводится на стол 5 по Певзнеру. Но продолжительность стола 5п врачом может продлеваться до нескольких месяцев, все зависит от состояния ребенка.
Из рациона полностью исключаются продукты, способные ухудшить состояние ребенка:
- жирное;
- сладкое;
- острое;
- мучное;
- соленое;
- концентрированные соки;
- шоколад;
- какао.
При этом за состоянием ребенка наблюдает лечащий педиатр, который может назначить обезболивающие при выраженном болевом синдроме, противорвотные для предотвращения развития обезвоживания организма ребенка.
Профилактика
Чтобы обеспечить здоровье ребенка, крайне важно внимательно следить за тем, что он ест. Соблюдение правильного питания в соответствии с возрастом малыша сводит к нулю риск возникновения реактивных изменений в поджелудочной железе.
Если у ребенка диагностирована патология поджелудочной железы с острым течением, необходимо строго придерживаться рекомендаций по питанию, чтобы предотвратить переход заболевания в хроническую стадию.
Несмотря на то что реактивный панкреатит у детей встречается довольно часто при различных заболеваниях, его редко удается выявить на ранних стадиях.
Для поддержания здоровья не стоит игнорировать изменения в поведении ребенка и пытаться лечить его самостоятельно. Важно обратиться к врачу. Только квалифицированный специалист сможет назначить правильное лечение и диету.
Цели проводимой терапии заключаются в следующем:
- снижение интенсивности болевых ощущений;
- обеспечение «покоя» воспаленной железе;
- проведение заместительной терапии с использованием ферментсодержащих препаратов.
Своевременное лечение данной патологии помогает избежать проблем с функционированием поджелудочной железы в будущем.
Прогноз и возможные осложнения
Прогноз при реактивном панкреатите у детей зависит от ряда факторов, включая своевременность диагностики, адекватность лечения и наличие сопутствующих заболеваний. В большинстве случаев, при правильном подходе к лечению, прогноз благоприятный. Однако, если заболевание не было вовремя распознано или лечение было недостаточным, это может привести к серьезным осложнениям.
Одним из наиболее распространенных осложнений реактивного панкреатита является развитие хронического панкреатита. Это состояние характеризуется постоянным воспалением поджелудочной железы, что может привести к нарушению ее функций и, как следствие, к недостаточности пищеварительных ферментов. У детей это может проявляться в виде постоянных болей в животе, нарушений пищеварения, а также в виде недостаточности витаминов и минералов.
Еще одним серьезным осложнением является развитие сахарного диабета. Повреждение клеток поджелудочной железы, отвечающих за выработку инсулина, может привести к нарушению углеводного обмена и развитию диабета 1 типа. Это состояние требует постоянного контроля уровня сахара в крови и, как правило, инсулинотерапии.
Также возможно развитие псевдокист поджелудочной железы. Это осложнение возникает в результате накопления жидкости и ферментов в области поджелудочной железы, что может привести к образованию кисты. Псевдокисты могут вызывать боли, а также сдавление соседних органов, что требует хирургического вмешательства.
В некоторых случаях реактивный панкреатит может привести к системным осложнениям, таким как шок или инфекционные осложнения, что требует немедленного медицинского вмешательства. Поэтому важно, чтобы родители были внимательны к симптомам и не откладывали обращение к врачу при первых признаках заболевания.
В заключение, несмотря на то что реактивный панкреатит у детей может иметь благоприятный прогноз при своевременном лечении, важно помнить о возможных осложнениях. Регулярные медицинские осмотры и контроль состояния ребенка помогут избежать серьезных последствий и обеспечить его здоровье в будущем.
Вопрос-ответ
Какие лекарства дают детям при панкреатите?
Медикаментозная терапия панкреатита у детей включает анальгетики и спазмолитические средства, антисекреторные препараты (пирензепин, фамотидин), препараты ферментов поджелудочной железы (панкреатин). При тяжелом течении — ингибиторы протеаз (пентоксил).
Какие признаки реактивного панкреатита у ребенка?
Симптомы реактивного панкреатита: рвота с включениями жёлчи и слизи, вздутие живота, метеоризм, иногда — повышение температуры до 37—37,5˚С.
Советы
СОВЕТ №1
Обратите внимание на симптомы: если у вашего ребенка наблюдаются сильные боли в животе, рвота, диарея или изменение аппетита, немедленно обратитесь к врачу. Раннее выявление симптомов реактивного панкреатита может значительно облегчить лечение.
СОВЕТ №2
Следите за диетой ребенка: избегайте жирной и острой пищи, а также продуктов, которые могут вызвать аллергическую реакцию. Сбалансированное питание с высоким содержанием клетчатки и витаминов поможет поддержать здоровье поджелудочной железы.
СОВЕТ №3
Регулярно проводите медицинские осмотры: если у вашего ребенка есть предрасположенность к заболеваниям пищеварительной системы, важно регулярно посещать врача для контроля состояния и профилактики возможных осложнений.
СОВЕТ №4
Обсуждайте лечение с врачом: не стесняйтесь задавать вопросы о назначенных лекарствах и методах лечения. Понимание процесса поможет вам лучше поддерживать ребенка и следить за его состоянием.