Хронический панкреатит — серьезное заболевание, требующее внимательной диагностики и лечения. Классификация, разработанная Хазановым и Ивашкиным, позволяет точно определить разновидности и степень тяжести воспаления поджелудочной железы. Знание типов хронического панкреатита и их характеристик важно для выбора эффективной стратегии лечения и прогнозирования течения заболевания, что способствует улучшению качества жизни пациентов. В статье рассмотрим актуальные классификации, что поможет медицинским работникам и исследователям лучше понять природу заболевания и его клинические проявления.
Устаревшие варианты классификации
Существует несколько классификаций данного заболевания. Наиболее распространенной является Марсельско-Римская классификация, разработанная в 1988 году, которая представляет собой усовершенствованную версию Марсельской классификации 1983 года.
На научной конференции, посвященной различным формам заболевания, было принято решение отказаться от диагностики острых рецидивирующих и хронических рецидивирующих типов, поскольку их часто невозможно четко различить. Хронический панкреатит был разделен на две формы:
- с сегментарным или очаговым некрозом, диффузным и сегментарным фиброзом, с наличием (или отсутствием) кальцинатов, изменениями в протоках и кистами;
- с диффузным фиброзом, который определяется изменениями в протоках и атрофией паренхимы.
Заболевание может проявляться в одном из трех вариантов: латентном, болевом и безболевом.
Латентная форма подразумевает изменения в органе без выраженных симптомов.
Болевой панкреатит характеризуется появлением периодических или постоянных дискомфортных ощущений.
Безболевой вариант сопровождается эндокринной или экзокринной недостаточностью органа, что может привести к осложнениям.
Однако Марсельская классификация 1983 года не совсем подходит для практического применения, так как для ее использования требуется проведение эндоскопической ретроградной панкреатохолангиографии и биопсии с последующим гистологическим анализом. Проведение последнего исследования в условиях жизни затруднительно.
Марсельско-Римская классификация 1988 года предлагает немного измененное деление форм заболевания на:
- кальцифицирующий панкреатит;
- обструктивный панкреатит;
- фиброзно-склеротический панкреатит;
- панкреатит с кистами и псевдокистами.
Первый тип считается наиболее распространенным, проявляется неравномерным поражением тканей с образованием камней в протоках и их стенозированием.
Обструктивный панкреатит диагностируется в случае обструкции протока органа, при этом кальцификации и камни в железе отсутствуют.
Фиброзно-склеротическая форма является редким заболеванием, которое проявляется мононуклеарной инфильтрацией клеток и фиброзом.
Современная классификация хронического панкреатита основывается на многофакторном подходе, учитывающем как клинические, так и морфологические аспекты заболевания. Эксперты подчеркивают важность дифференциации между алкогольной и неалкогольной формами, а также выделяют генетические и аутоиммунные факторы, которые могут играть значительную роль в патогенезе. В последние годы акцент смещается на использование инструментальных методов диагностики, таких как МРТ и эндоскопическая ультрасонография, что позволяет более точно оценить состояние поджелудочной железы. Кроме того, эксперты отмечают необходимость индивидуального подхода к лечению, учитывающего не только тип хронического панкреатита, но и сопутствующие заболевания. Это позволяет улучшить качество жизни пациентов и снизить риск осложнений.

Определение основных форм заболевания по В. Т. Ивашкину
В 1990 году В. Т. Ивашкиным в соавторстве было предложено разделение панкреатита, схожее с Марсельским, но диагностируемое по результатам КТ и УЗИ. Оно учитывало формы, признаки, причины возникновения патологического процесса, характер протекания заболевания и вероятные осложнения. Были выделены следующие варианты заболевания:
- интерстициально-отечный;
- рецидивирующий;
- индуративный;
- псевдотуморозный;
- кистозный.
| Классификация | Характеристики | Лечение |
|---|---|---|
| По этиологии | ||
| Алкогольный | Связан с чрезмерным употреблением алкоголя | Воздержание от алкоголя, обезболивающие, ферментная заместительная терапия |
| Идиопатический | Неизвестная причина | Обезболивающие, ферментная заместительная терапия, контроль за ходом заболевания |
| Аутоиммунный | Наличие аутоантител | Иммуносупрессивная терапия, обезболивающие, ферментная заместительная терапия |
| Генетический (мутации генов PRSS1, SPINK1, CFTR) | Наследственная предрасположенность | Ферментная заместительная терапия, обезболивающие, генетическое консультирование |
| Обструктивный | Связан с обструкцией панкреатического протока (камни, опухоли) | Удаление камней (эндоскопическая папиллосфинктеротомия), хирургическое вмешательство (при опухолях), обезболивающие, ферментная заместительная терапия |
| По морфологии | ||
| Интерстициальный | Преимущественное поражение стромы поджелудочной железы | Обезболивающие, ферментная заместительная терапия |
| Ацинарный | Преимущественное поражение ацинарных клеток | Обезболивающие, ферментная заместительная терапия |
| Смешанный | Поражение как стромы, так и ацинарных клеток | Обезболивающие, ферментная заместительная терапия |
| По тяжести течения | ||
| Легкое | Редкие эпизоды боли, незначительные изменения лабораторных показателей | Обезболивающие, ферментная заместительная терапия при необходимости |
| Средней тяжести | Более частые и интенсивные боли, умеренные изменения лабораторных показателей | Обезболивающие, ферментная заместительная терапия, возможно, госпитализация |
| Тяжелое | Частые и сильные боли, выраженные изменения лабораторных показателей, осложнения (псевдокисты, абсцессы) | Обезболивающие, ферментная заместительная терапия, хирургическое вмешательство, госпитализация |
Интересные факты
Вот несколько интересных фактов о современной классификации хронического панкреатита:
-
Классификация по этиологии: Современная классификация хронического панкреатита учитывает различные этиологические факторы, такие как алкогольная зависимость, генетические предрасположенности, аутоиммунные заболевания и обструкции желчных путей. Это позволяет врачам более точно определять причины заболевания и разрабатывать индивидуализированные подходы к лечению.
-
Классификация по морфологическим изменениям: В последние годы акцент сместился на морфологические изменения поджелудочной железы. Классификация включает в себя такие формы, как «фиброзная» и «обостряющаяся» форма, что помогает в оценке прогрессирования заболевания и его осложнений.
-
Использование шкал оценки: В современной практике применяются различные шкалы для оценки тяжести хронического панкреатита, такие как шкала Бостонского университета и шкала Модифицированной Классификации Панкреатита. Эти шкалы помогают стандартизировать подход к диагностике и лечению, а также позволяют проводить более точные клинические исследования.
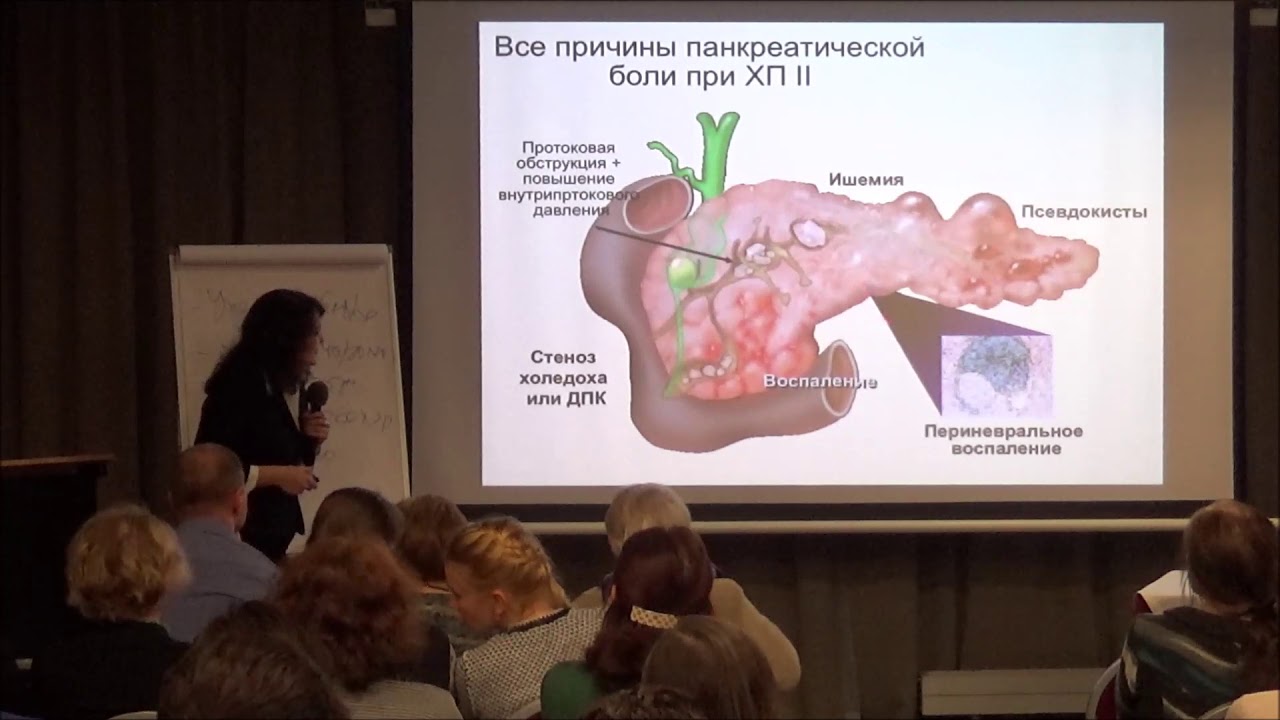
Интерстициально-отечный тип патологии
Воспаление продолжается более шести месяцев. Помимо дискомфорта, наблюдаются также тошнота и рвота.
При проведении УЗИ и КТ обнаруживается неоднородная структура, а также измененная эхогенность и размеры поджелудочной железы. У 90% пациентов отмечается повышение активности амилазы. Осложнения развиваются у 30–40% случаев.
Рецидивирующий хронический панкреатит
Это самый диагностируемый тип болезни. Обострения беспокоят часто. По итогам исследований, поджелудочная железа изменена несущественно, структура органа однородна и уплотнена. Осложнения наблюдаются редко. Могут возникать расстройства стула, устраняемые ферментными препаратами.

Индуративный хронический панкреатит
Интенсивные боли беспокоят пациентов, у которых также наблюдается диспептический синдром. Почти у половины пациентов возникают различные осложнения. Ультразвуковое исследование и компьютерная томография выявляют уплотнение органа. Также наблюдается расширение протока.
Псевдотуморозный хронический панкреатит
У 70% пациентов наблюдаются осложнения. Дискомфорт значительно выражен, происходит резкое похудение. При дифференциации выполняются пробы с лазиксом, а также анализ на онкомаркеры.
Исследования выявляют изменение отдела поджелудочной железы. При эндоскопической ретроградной панкреатографии диагностируется расширение протока органа.
Кистозный вариант хронического панкреатита
Боли проявляются не слишком интенсивно, а амилазный тест зачастую длительное время остается положительным. Согласно результатам УЗИ и КТ, орган увеличен, наблюдаются участки фиброза, расширение протоков и наличие кист. Около 60% пациентов сталкиваются с осложнениями.
Современная классификация хронического панкреатита (по Хазанову и др.)
Согласно классификации А. И. Хазанова от 1987 г., существует 5 основных типов заболевания:
- подострый — по проявлениям близок к острому, однако интенсивность дискомфортных ощущений выражена слабее, а длительность — более полугода;
- рецидивирующий — выражается в регулярных обострениях патологического процесса, дискомфорт умеренно выражен, а размеры, плотность и форма органа не меняются;
- псевдотуморозный — изменен и уплотнен один из отделов железы;
- кистозный — боли не постоянны, диагностируются мелкие кисты.
Классификация В.Т. Ивашкина от 1990 года по проявляющейся симптоматике патологии выделяет: болевой тип, астено-невротический, гипосекреторный, латентный и сочетанный.
По характеру течения заболевание бывает: редко рецидивирующим, часто рецидивирующим и персистирующим.
Возможные осложнения:
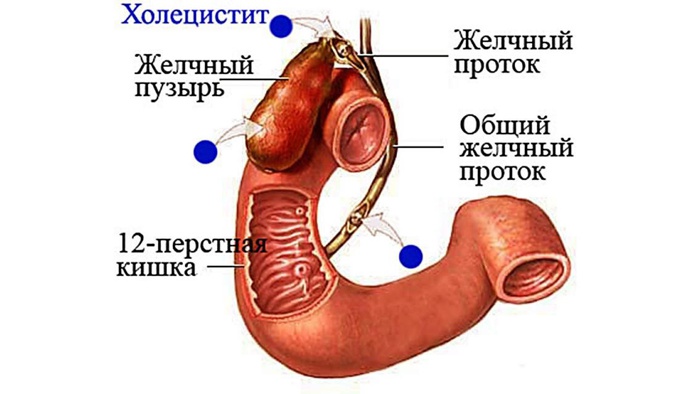
- «ферментативный» холецистит;
- изменение оттока желчи;
- холангит;
- гнойное воспаление околопочечной клетчатки;
- панкреатогенный сахарный диабет;
- абсцессы;
- эрозивный эзофагит;
- портальная гипертензия;
- кисты;
- воспаление забрюшинной околопанкреатической клетчатки;
- почечная недостаточность.
Вероятность их появления зависит от формы заболевания и общего состояния здоровья пациента.
По причине образования патология бывает:
- билиарнозависимой;
- лекарственной;
- алкогольной;
- инфекционной;
- дисметаболической;
- идиопатической.
Провоцирующие факторы становятся основой для начала определения хронического панкреатита.
Степени тяжести заболевания
Для данного патологического процесса характерны фазы обострения и ремиссии. Хронический панкреатит делится на три степени тяжести: легкую, среднюю и тяжелую.
При легкой форме заболевания приступы возникают не чаще двух раз в год, болевые ощущения купируются медикаментами, а функции поджелудочной железы нарушены незначительно. Копрограмма остается в пределах нормы, потеря веса не наблюдается.
При средней степени тяжести приступы могут происходить до четырех раз в год, боли становятся более интенсивными, появляются признаки панкреатической гиперферментемии, наблюдается снижение массы тела. В анализах кала фиксируется увеличение содержания жиров, а в крови выявляется изменение активности амилазы. Ультразвуковое исследование показывает уплотнение тканей органа.
При тяжелой форме панкреатита обострения происходят более пяти раз в год и сопровождаются диспептическими расстройствами, сильными болями и заметным снижением массы тела.
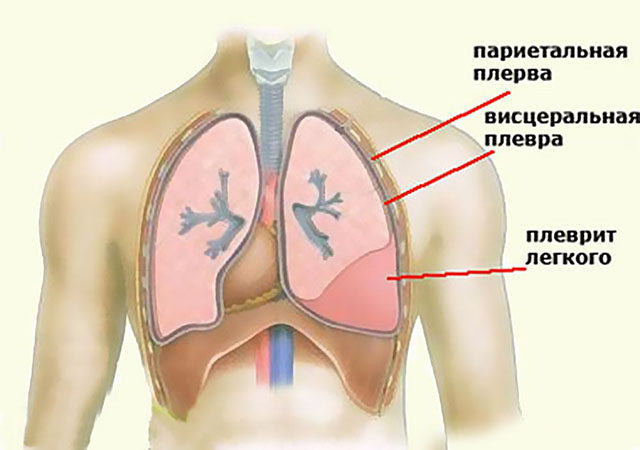
Также могут возникать осложнения, такие как плеврит, панкреатогенный диабет, нефропатия, стеноз и язвы.
Хронический панкреатит, в процессе многолетнего изучения его причин и механизмов, имел различные классификации. Однако диагностика оставалась сложной задачей. Классификация, предложенная А. И. Хазановым и В. Т. Ивашкиным в 1990 году, основанная на результатах КТ и УЗИ, значительно упростила процесс определения диагноза.
Клинические проявления и диагностика хронического панкреатита
Хронический панкреатит представляет собой длительное воспаление поджелудочной железы, которое приводит к её структурным изменениям и функциональной недостаточности. Клинические проявления этого заболевания могут варьироваться в зависимости от стадии и тяжести процесса, а также от индивидуальных особенностей пациента.
Основным симптомом хронического панкреатита является боль в верхней части живота, которая может иррадиировать в спину. Боль часто имеет опоясывающий характер и может усиливаться после приема пищи, особенно жирной. В некоторых случаях пациенты описывают боль как постоянную, что значительно ухудшает качество жизни.
Другими частыми проявлениями хронического панкреатита являются диспепсические симптомы, такие как тошнота, рвота, метеоризм и диарея. Эти симптомы возникают в результате недостаточной выработки пищеварительных ферментов, что приводит к нарушению процесса переваривания пищи. В результате пациенты могут испытывать потерю аппетита и, как следствие, потерю веса.
С течением времени хронический панкреатит может привести к развитию сахарного диабета, так как повреждение поджелудочной железы затрагивает и инсулиновые клетки. Это состояние требует дополнительного контроля уровня глюкозы в крови и, возможно, назначения инсулинотерапии.
Диагностика хронического панкреатита основывается на сочетании клинических данных, лабораторных исследований и инструментальных методов. Важным этапом является сбор анамнеза, который может включать информацию о наличии факторов риска, таких как злоупотребление алкоголем, наличие желчнокаменной болезни или наследственные заболевания.
Лабораторные исследования могут включать определение уровня амилозы и липазы в крови, а также оценку функционального состояния поджелудочной железы с помощью тестов на экскрецию панкреатических ферментов. Важно отметить, что уровень этих ферментов может быть нормальным на поздних стадиях заболевания, когда уже произошли значительные структурные изменения.
Инструментальные методы диагностики играют ключевую роль в подтверждении диагноза. Ультразвуковое исследование (УЗИ) позволяет визуализировать изменения в поджелудочной железе, такие как увеличение её размеров, наличие кальцификатов и кист. Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) могут предоставить более детальную информацию о состоянии железы и окружающих тканей, а также помочь в выявлении осложнений, таких как абсцессы или псевдокисты.
В некоторых случаях может потребоваться эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) для оценки состояния желчных протоков и поджелудочной железы, особенно если есть подозрение на обструкцию или наличие камней.
Таким образом, диагностика хронического панкреатита требует комплексного подхода, включающего клинические, лабораторные и инструментальные методы, что позволяет не только подтвердить диагноз, но и оценить степень тяжести заболевания и возможные осложнения.
Вопрос-ответ
Какие основные типы хронического панкреатита существуют?
Существует несколько основных типов хронического панкреатита, включая алкогольный, идиопатический, наследственный и аутоиммунный. Каждый из этих типов имеет свои причины и механизмы развития, что влияет на подходы к лечению и управлению заболеванием.
Каковы основные симптомы хронического панкреатита?
Симптомы хронического панкреатита могут включать постоянную боль в верхней части живота, потерю веса, диарею и жирный стул. Эти симптомы могут варьироваться по интенсивности и могут ухудшаться после приема пищи.
Как диагностируется хронический панкреатит?
Диагностика хронического панкреатита обычно включает анализы крови, ультразвуковое исследование, компьютерную томографию и магнитно-резонансную томографию. Эти методы помогают выявить изменения в поджелудочной железе и оценить степень повреждения органа.
Советы
СОВЕТ №1
Изучите основные симптомы хронического панкреатита, такие как постоянная боль в животе, потеря веса и нарушения пищеварения. Это поможет вам своевременно обратиться к врачу для диагностики и лечения.
СОВЕТ №2
Обратите внимание на факторы риска, такие как злоупотребление алкоголем, курение и неправильное питание. Изменение образа жизни может значительно снизить вероятность развития хронического панкреатита.
СОВЕТ №3
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к заболеваниям поджелудочной железы. Раннее выявление может предотвратить серьезные осложнения.
СОВЕТ №4
Следите за своим рационом и старайтесь избегать жирной, острой и тяжелой пищи. Правильное питание поможет снизить нагрузку на поджелудочную железу и улучшить общее состояние здоровья.