Физиологическая желтуха — распространенное состояние новорожденных, связанное с повышением уровня билирубина в крови. В отличие от патологической, физиологическая желтуха не требует серьезного вмешательства и обычно проходит самостоятельно в течение нескольких недель. В статье рассмотрим основные симптомы, причины желтушного окраса кожи у младенцев и методы лечения транзиторной желтушки. Понимание этого состояния поможет родителям и медицинским работникам отличить физиологическую желтуху от более серьезных заболеваний, что важно для здоровья новорожденного.
Механизм появления
Чтобы разобраться в причинах возникновения транзиторной желтухи, важно понять ее патофизиологию.
Изменение цвета кожи и склер связано с повышением уровня непрямого (свободного) билирубина в крови – ярко-желтого пигмента, который участвует в обмене гемоглобина и обладает жирорастворимой природой. Этот пигмент образуется при разрушении эритроцитов, которые живут около 120 дней.
В нормальных условиях свободный билирубин, попадая в кровоток, нейтрализуется печеночными ферментами и преобразуется в водорастворимую форму – прямой (связанный) билирубин. Этот компонент выводится из организма, придавая каловым массам темный цвет, а моче – желтый.
У новорожденных процесс конъюгации билирубина имеет свои особенности. При рождении в кровь младенца поступает большое количество фетального гемоглобина, который печень не всегда способна переработать. Экскреторная функция печени у новорожденных снижена из-за анатомической незрелости, что приводит к накоплению пигмента и желтушному окрашиванию кожи и склер. Способность печени к выведению билирубина возрастает лишь через 3-4 недели после рождения.
Иногда высокая концентрация билирубина у младенца может быть вызвана избытком прегнандиола у матери. Этот стероид замедляет превращение непрямого билирубина в прямой, что приводит к длительному нахождению токсичной формы вещества в организме новорожденного и изменению цвета кожи. Молочная желтуха обычно диагностируется на 3-7 день после рождения и может сохраняться до 4 месяцев, если грудное вскармливание продолжается.
Реакция на материнское молоко считается одной из форм физиологической желтухи.
Для диагностики изменения цвета кожи, вызванного естественным вскармливанием, можно временно перевести младенца на искусственное питание или на кормление сцеженным молоком, предварительно подогретым до 60 °С и охлажденным до 37 °С. После такой термической обработки биологическая активность различных компонентов молока значительно снижается.
Эксперты в области педиатрии отмечают, что физиологическая желтуха у новорожденных является распространенным и, как правило, временным состоянием. Она возникает из-за незрелости печени, которая не успевает эффективно перерабатывать билирубин, что приводит к его накоплению в крови. По мнению специалистов, это состояние наблюдается у большинства новорожденных и обычно проходит самостоятельно в течение первых двух недель жизни. Важно, однако, следить за уровнем билирубина, чтобы исключить возможность более серьезных заболеваний. Педиатры рекомендуют родителям не паниковать, а консультироваться с врачом, если желтуха сохраняется дольше обычного или сопровождается другими симптомами. Правильный подход к наблюдению и уходу за ребенком в этот период поможет избежать осложнений и обеспечить его здоровье.

Симптоматика
Основные признаки физиологической желтухи:
- изменение оттенка кожи начинается не раньше чем через 36 часов после появления младенца на свет;
- ребенок хорошо ест, общее самочувствие в норме;
- подъём билирубина не достигает очень высоких значений;
- максимальная выраженность симптомов наблюдается на 3-5 сутки.
Распространяется патологический окрас по всему телу: сначала меняют цвет кожа лица, шеи и склеры, потом – грудная клетка, живот, руки и ноги. Интенсивность оттенка зависит от количества билирубина и может варьироваться от светло-желтого до оранжевого. Физиологическая желтуха новорожденных не меняет цвет ладоней и стоп грудничка, редко затрагивает голени. Исчезновение окраса начинается снизу: первыми светлеют ноги, потом тело и лицо.
Снижение концентрации билирубина происходит у рожденных своевременно младенцев до 10 дня жизни, а к двухнедельному периоду желтизна исчезает полностью. У недоношенных младенцев она может удерживаться до 3 недель, у глубоко недоношенных грудничков – до 5 недель.
Физиологической желтухе свойственны две фазы развития. Одна охватывает первые 5 суток жизни ребенка, протекает с пожелтением кожи и слизистых вследствие стремительного повышения билирубина. Через неделю после рождения грудничка наступает вторая фаза, интенсивность желтушного окраса уменьшается.
При возникновении дополнительных симптомов (заторможенности, плохого аппетита, громкого плача) необходима консультация доктора.
При увеличении билирубина до критических показателей (325 мкмоль/л для доношенных детей, 150-250 мкмоль/л для недоношенных) может развиться ядерная желтуха. Клинически осложнение проявляется мышечным гипертонусом, апноэ, судорогами, нарушением двигательных функций, работы ЦНС, снижением зрения и слуха.
Одним из следствий чрезмерного количества билирубина в крови становится альбуминемия, проявляющаяся отеками и наличием белка в моче.
При проникновении окрашивающего пигмента в ткани желтизна кожи может остаться на всю жизнь.
| Симптом | Описание | Возможные причины |
|---|---|---|
| Желтушность кожи и склер | Пожелтение кожи и белков глаз. | Увеличение уровня билирубина в крови. |
| Темно-желтая моча | Изменение цвета мочи на более темный, желтый или коричневый. | Выведение билирубина с мочой. |
| Светлый кал | Обесцвечивание кала, он становится светлым или глинистым. | Снижение уровня стеркобилина в кале. |
| Увеличение печени (гепатомегалия) | Увеличение размера печени. | Физиологическая адаптация к выведению билирубина. |
| Отсутствие других симптомов | Отсутствие признаков других заболеваний печени или желчевыводящих путей. | Физиологический характер желтухи. |
Интересные факты
Вот несколько интересных фактов о физиологической желтухе:
-
Нормальное явление у новорожденных: Физиологическая желтуха чаще всего наблюдается у новорожденных, особенно у недоношенных детей. Это связано с незрелостью печени, которая не может эффективно выводить билирубин из организма. Обычно желтуха появляется на 2-3 день жизни и проходит самостоятельно в течение 1-2 недель.
-
Билирубин и его роль: Билирубин — это желтый пигмент, образующийся при распаде гемоглобина. В норме он выводится из организма через печень. При физиологической желтухе уровень билирубина может повышаться, но обычно не превышает 12-15 мг/дл, что считается безопасным уровнем для новорожденных.
-
Светотерапия: В случаях, когда уровень билирубина становится слишком высоким, для лечения физиологической желтухи часто используется светотерапия. Специальные лампы излучают свет, который помогает преобразовать билирубин в более водорастворимую форму, что облегчает его выведение из организма. Это безопасный и эффективный метод, который широко применяется в неонатологии.

Причины
Гипербилирубинемия представляет собой состояние, при котором уровень билирубина в крови новорожденного значительно повышен.
Существует множество факторов, способствующих развитию физиологической желтухи:
- недоношенность;
- травмы, полученные при родах;
- геморрагическая болезнь;
- инфекционные заболевания плода;
- искусственное вскармливание;
- врожденный гипотиреоз;
- значительная потеря веса у ребенка;
- избыток витамина К;
- пилоростеноз;
- диабетическая фетопатия;
- применение определенных медикаментов во время беременности.
Наиболее серьезными являются наследственные заболевания печени. Генетические аномалии этого органа затрудняют процесс конъюгации билирубина.
К наследственным патологиям печени, проявляющимся желтушностью кожи и склер, относятся:
- Синдром Жильбера. Это состояние связано с нарушением метаболизма билирубина и чаще встречается у мальчиков. Для него характерно умеренное повышение билирубина в крови, что приводит к изменению цвета кожи. Желтушность может проявляться на 2-3 день после рождения или в любом возрасте до 10 лет.
- Синдром Криглера-Найяра (тип I и тип II) – это отсутствие или низкая активность фермента глюкуронилтрансферазы. В первом случае уровень билирубина может превышать норму в 20-40 раз, и кожа ребенка становится ярко-желтой на 2-3 день после родов. Позднее обращение за медицинской помощью может привести к летальному исходу. При низкой активности фермента билирубин не достигает критических значений, и ядерная желтуха диагностируется реже. Прогноз в этом случае более благоприятный.
- Синдром Люси–Дрисколл. Это состояние характеризуется снижением активности фермента глюкуронилтрансферазы.
- Галактоземия – это недостаток ферментов, участвующих в обмене галактозы. Изменение цвета кожи наблюдается уже к концу первых суток. Печень и селезенка увеличиваются, также могут возникать проблемы с аппетитом, рвота и понос.
- Синдром Дабина–Джонсона, который возникает из-за нарушения выведения прямого билирубина. Желтушность обычно выражена умеренно, печень слегка увеличена. В роддоме этот синдром диагностируется редко.
- Фруктоземия – это недостаток ферментов, участвующих в обмене фруктозы.
Желтуха может также указывать на неонатальный сепсис или возникать при некоторых врожденных инфекциях, таких как краснуха, герпес, цитомегалия и токсоплазмоз.
Диагностика
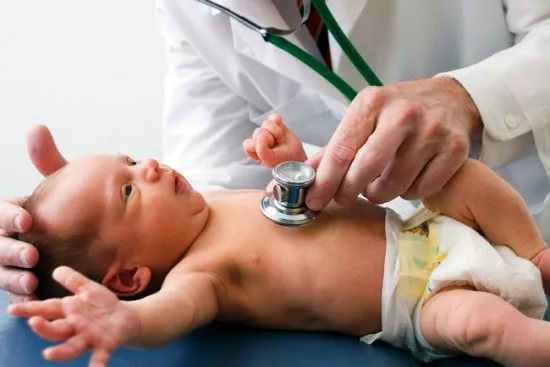
Тщательный внешний осмотр новорожденного дает возможность с точностью до 80% поставить диагноз. Степень окраски оценивается легким нажимом на кожу малыша. Пальпируются для оценивания размера печень и селезенка. Осматриваются также глаза и слизистые оболочки. Для диагностики количества билирубина применяется шкала Крамера. Важным показателем физиологичной желтухи является сохранение у ребенка хорошего аппетита, активности рефлексов.
Лабораторным методом исследования становится транскутанное измерение билирубина или его определение в пуповинной, сывороточной крови.
Если физиологическая желтуха становится затяжной, рекомендуется проведение УЗИ внутренних органов.
При возникновении осложнений может быть назначена ультрасонография.
Ребенка женщины с резус-отрицательным фактором необходимо обследовать на содержание билирубина, уточнить его резус-фактор и группу крови. Рекомендуется провести пробу Кумбса – анализ венозной крови для обнаружения антител к резус-фактору.
Физиологическая желтуха нуждается в дифференциальной диагностике от патологической формы. Главное отличие – это разное время изменения оттенка кожи. Патологическая желтуха возникает на вторые сутки и распространяется на все тело. Лабораторные анализы на билирубин показывают значительное изменение его уровня. Ухудшается также состояние новорожденного: появляется заторможенность, вялость, ухудшается аппетит, может увеличиться печень и селезенка.
Важно разграничивать физиологическую желтуху и гемолитическую болезнь.
Последняя возникает при конфликте групп крови женщины и ее ребенка по резус-фактору. Главными дифференциальными симптомами считаются возникновение патологического цвета кожи в первые 24 часа и понижение гемоглобина в крови.
Существует также множество нарушений функционирования печеночных ферментов, одним из признаков которых становится желтуха. Дифференциация физиологической формы недуга позволяет при необходимости провести адекватную терапию и избежать осложнений.

Принципы лечения
При диагностике физиологической желтухи крайне важно часто прикладывать новорожденного к груди, если осуществляется естественное вскармливание. Врачи также советуют проводить больше времени на свежем воздухе с малышами в солнечные дни.
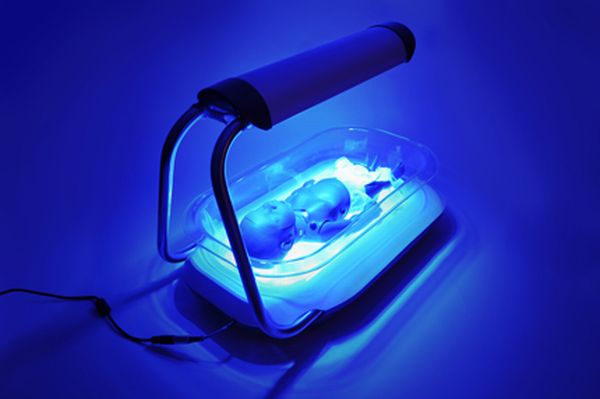
Основным способом снижения уровня билирубина у детей является фототерапия, или светолечение. Под воздействием ультрафиолетовых лучей в диапазоне 440–460 нм билирубин трансформируется в безопасную для организма форму.
Лампы, используемые для лечения желтухи, могут быть зеленого, синего или голубого цвета. Процедура проста и абсолютно безболезненна. Однако при заболеваниях печени и обтурационной желтухе применение ультрафиолетовых лучей не рекомендуется. Малыша помещают в кювез, предварительно раздев, оставляя только памперс и специальные очки для защиты половых органов и глаз от облучения.
Побочные эффекты фототерапии могут включать раздражение и шелушение кожи, а также сонливость у ребенка. Младенец должен находиться под лампой не менее 12 часов в сутки. Врач постоянно контролирует уровень билирубина и общее состояние малыша. Как только показатели в биохимическом анализе крови приблизятся к норме, лечение прекращается. Все негативные последствия облучения быстро исчезают после завершения процедуры.
Продолжительность фототерапии зависит от скорости снижения билирубина и может варьироваться от одного дня до нескольких.
Чем меньше вес ребенка, тем ниже уровень билирубина, при котором начинается светолечение. Для детей с массой тела от 2,5 кг фототерапия назначается при показателях 255–295 мкмоль/л, а для малышей весом менее 1,5 кг – уже при 85–140 мкмоль/л.
- Инфузионная терапия используется для уменьшения интоксикации и ускорения метаболизма билирубина.
- При альбуминемии у ребенка назначается раствор Альбумина.
- В случаях рвоты, сепсиса, гастроэнтерита или обезвоживания применяются Глюкоза или Натрия хлорид, которые вводятся парентерально.
- Для повышения выработки и оттока желчи эффективно использование Аллохола, Холосаса и Магнезии (внутрь или в виде электрофореза).
- Адсорбенты, такие как Агар-агар, Холестирамин и Карболен, практически не применяются при лечении транзиторной желтухи.
- Для нормализации функции печени могут быть рекомендованы гепатопротекторы, такие как Рибоксин и Эссенциале, а также АТФ и витаминные комплексы.
- Для профилактики геморрагического синдрома назначаются Этамзилат, Адроксон и Дицинон.
Физиологическая желтуха у новорожденных – это естественное состояние адаптации, которое, как правило, не требует интенсивного лечения и проходит в течение нескольких недель.
Фототерапия является эффективным методом для разрушения избыточной концентрации билирубина и устранения желтизны кожи. В случае возникновения осложнений необходимо провести дополнительное обследование ребенка и назначить соответствующее лечение.
Профилактика и рекомендации
Профилактика физиологической желтухи у новорожденных включает в себя несколько ключевых аспектов, которые направлены на снижение риска ее возникновения и облегчение состояния ребенка. Важно отметить, что физиологическая желтуха является нормальным процессом, который наблюдается у большинства новорожденных, однако правильный подход к уходу за ребенком может помочь минимизировать ее проявления.
Во-первых, необходимо обеспечить адекватное кормление ребенка. Грудное молоко является идеальным источником питания для новорожденного и способствует нормализации обмена веществ, включая обмен билирубина. Рекомендуется кормить ребенка по требованию, что позволяет избежать обезвоживания и способствует более быстрому выведению билирубина из организма.
Во-вторых, важно следить за состоянием ребенка в первые дни после рождения. Новорожденные должны находиться под наблюдением медицинского персонала, особенно если у них есть предрасположенность к желтухе (например, при наличии резус-конфликта или других факторов риска). Регулярные осмотры помогут своевременно выявить и оценить уровень билирубина в крови.
Также стоит обратить внимание на условия, в которых находится ребенок. Умеренное солнечное освещение может быть полезным, так как ультрафиолетовые лучи способствуют распаду билирубина. Однако следует избегать прямых солнечных лучей, чтобы не вызвать перегревание или солнечные ожоги.
Кроме того, важно следить за состоянием здоровья матери во время беременности. Хронические заболевания, инфекции или неправильное питание могут негативно сказаться на здоровье новорожденного и увеличить риск развития желтухи. Поэтому будущим матерям рекомендуется проходить регулярные медицинские обследования и следовать рекомендациям врачей.
Если у ребенка все же развилась физиологическая желтуха, важно не паниковать. В большинстве случаев она проходит самостоятельно в течение нескольких дней или недель. Однако в случае, если уровень билирубина становится критическим, может потребоваться медицинское вмешательство, такое как фототерапия, которая помогает снизить уровень билирубина в крови.
В заключение, профилактика физиологической желтухи включает в себя комплексный подход, который включает правильное кормление, наблюдение за состоянием ребенка и создание комфортных условий для его развития. Забота о здоровье матери и новорожденного, а также своевременное обращение за медицинской помощью помогут минимизировать риски и обеспечить нормальное развитие ребенка.
Вопрос-ответ
Нужно ли лечить физиологическую желтуху?
Физиологическая желтуха не является заболеванием и не требует лечения. Общее состояние ребёнка не страдает, цвет мочи и кала не изменяется. Иногда несколько снижен аппетит и повышена сонливость. Важно правильное и частое кормление новорожденного.
Какие признаки характерны для физиологической желтухи?
Симптомы физиологической желтухи. Кожа малыша приобретает характерный желтый цвет. Это относится и к белкам глаз, по которым легче всего распознать желтуху. Пожелтение начинается с головы, и только потом на туловище. Не все части тела ребенка желтеют: иногда ручки и ножки не желтеют, хотя у ребенка желтуха.
Каковы физиологические симптомы желтухи?
Пожелтение кожи и белков глаз — основной признак младенческой желтухи — обычно проявляется в течение нескольких дней после рождения. Чтобы проверить наличие желтухи, слегка надавите на лоб или нос ребёнка. Если кожа в месте нажатия пожелтела, вероятно, у вашего ребёнка лёгкая форма желтухи.
Советы
СОВЕТ №1
Следите за уровнем билирубина у новорожденных. Регулярные проверки помогут вовремя выявить физиологическую желтуху и убедиться, что она не переходит в патологическую форму.
СОВЕТ №2
Обеспечьте достаточное количество кормлений. Частое кормление грудным молоком или смесью помогает ускорить выведение билирубина из организма ребенка.
СОВЕТ №3
Обратите внимание на условия освещения. Пребывание на солнечном свете может помочь снизить уровень билирубина, но важно следить за тем, чтобы ребенок не перегревался и не находился под прямыми солнечными лучами слишком долго.
СОВЕТ №4
Консультируйтесь с педиатром. Если у вас есть сомнения или вопросы о состоянии ребенка, не стесняйтесь обращаться к врачу для получения профессиональной помощи и рекомендаций.